2024
Feasibility of a new transmural care pathway for advance care planning for older persons: A qualitative study into community care registered nurses’ perspectives
Patricia Jepma, Roel Eijk, Annigje A.E. Bos, Noor Toet, Corine H.M. Latour, Bianca M. Buurman, Marjon van Rijn.
Lees het artikel hier
Through their eyes: A retrospective mixed-methods study on the experiences and support needs of children growing up with a parent with Huntington’s disease
Maud MJ Daemen, Annelien A Duits , Lucienne B van der Meer, Ruben L Andriessen, Ruth B Veenhuizen, Renske Wassenberg, Tanja Peeters, Lia de Jager, Mayke Oosterloo
Lees het artikel hier
Influence of the COVID-19 Pandemic on Influenza and SARS-CoV-2 Vaccination Willingness Among Dutch Nursing Home Health Care Workers
Lisa M. Kolodziej, Kelly C. Paap, Laura W. van Buul, Sacha D. Kuil, Cees M.P.M. Hertogh, Menno D. de Jong
Lees het artikel hier
Improving personal continuity in general practice: a focus group study
Lees het artikel hier
Navigating Dilemmas on Advance Euthanasia Directives of Patients with Advanced Dementia
Djura O. Coers, Eefje M. Sizoo, Maryam Bloemen, Marike E. de Boer, Agnes van der Heide, Cees M.P.M. Hertogh, Carlo J.W. Leget, Trynke Hoekstra , Martin Smalbrugge
Lees het artikel hier
The frequency and types of resident relocations in Dutch nursing homes: a nationwide cohort study of electronic health record data
Schreuder MC, Joling KJ, Groen WG, Perry M, Landeweer EGM, Luijendijk HJ, Zuidema SU
Lees het artikel hier
A qualitative focus group study on legal experts’ views regarding euthanasia requests based on an advance euthanasia directive
D. O. Coers , S. H. Scholten, M. E. de Boer, E. M. Sizoo, M. A. J. M. Buijsen, B. J. M. Frederiks, C. J. W. Leget and C. M. P. M. Hertogh
Lees het artikel hier
Improving personal continuity in general practice: a focus group study
Lex Jozef Johannes Groot , Esther Janssen , Marjan Westerman, Henk Schers , Jako S Burgers, Martin Smalbrugge , Annemarie A Uijen , Henriëtte van der Horst, Otto R Maarsingh
Lees het artikel hier.
Palliatieve zorg bij mensen met dementie
Eefje Sizoo, Annegreet Betlem, Gaby van Dijk, Jenny van der Steen
Lees het artikel hier
The effect of current antithrombotic therapy on mortality in nursing home residentents with COVID-19: a multicentre retrospective cohort study
Firdaouss Boutkourt, Thijs van Haaps, Reneé Brüggemann, Soeraija Bhoelan, Hugo Ten Cate, Marieke J H A Kruip, Bart Spaetgens, Nick van Es, Tineke Roest, Karlijn J Joling, Karina Meijer en Jacqueline Hugtenburg
Lees het artikel hier
Covid in een ‘psychiatrisch verpleeghuis’: een exploratief onderzoek
J.E. van Wulfften Palthe, K.J. Joling, F. Wouters, D.S. Everaerd, A. Schellekens, J. Zinkstok, W. Cahn, I. Tendolkar, D. Visser, D.C. Cath, S. Straathof, R.M. Kok
Lees het artikel hier
”Threat people with human dignity”: the perspective of older adults on the quality of geriatric rehabilitation
Anne L Lubbe, Julia Schellekens, Margriet C Pol, Wim G Groen, Bianca M Buurman, Cees M P M Hertogh en Marjon van Rijn
Lees het artikel hier
Minder antibiotica voor mogelijke urineweginfecties bij kwetsbare ouderen
Lisa Powaga, Esther Hartman, Tamara Platteel, Theo Verheij, Cees Hertogh, Alma van de Pol
Lees het artikel hier
Healthcare Professionals’ Perspectives on Post-Diagnostic Care for People with Vascular Cognitive Impairment: When Help Is Needed in a “No-Man’s Land”
Van de Schraaf SAJ, Rhodius-Meester HFM, Rijnsent LM, Natawidjaja MD, van den Berg E, Wolters FJ, Visser-Meily JMA, Biessels GJ, de Vugt M, Muller M, Hertogh CMPM, Sizoo EM.J
Lees het artikel hier
YELLOW RoUTIne prospective cohort study protocol: insight in the dynamics of bacteria in the elderly bladder
Ruo Chen Wang, Laura W. Van Buul, Suzanne E. Geerlings, Sabine C. De Greeff, Anja Haenen, Kati Halonen, Daan W. Notermans, E. Ascelijn Reuland, Martin Smalbrugge, Jos W. R. Twisk, Caroline Schneeberger
Lees het artikel hier
Potentially Inappropriate End of Life Care and Healthcare Costs in the Last 30 Days of Life in Regions Providing Integrated Palliative Care in the Netherlands: A Registration-based Study
Chantal F. R. Pereira, Anne-Floor Q. Dijxhoorn, Berdine Koekoek, Monique van den Broek, Karin van der Steen, Marijanne Engel, Marjon van Rijn, Judith M. Meijers, Jeroen Hasselaar, Agnes van der Heide, Bregje D. Onwuteaka-Philipsen, Marieke H. J. van den Beuken-van Everdingen, Yvette M. van der Linden, Manon S. Boddaert, Patrick P. T. Jeurissen, Matthias A. W. Merkx, Natasja J. H. Raijmakers
Lees het artikel hier
Compiling a Set of Actionable Quality Indicators for Medical Practitioners in Dutch Nursing Homes: A Delphi Study
Gary Y C Yeung , Karlijn J Joling, Darly Dash, Patricia Jepma, Andrew P Costa , Paul R Katz , Cees M P M Hertogh, Martine C de Bruijne, Martin Smalbrugge
Lees het artikel hier
Urinary Tract Infection Guideline Adherence in a Dutch Sentinel Nursing Home Surveillance Network
Gary Y C Yeung , Martin Smalbrugge, Laura W van Buul, Jeanine J S Rutten, Paul van Houten, Ineke J Gerridzen, Martine C de Bruijne, Karlijn J Joling , Cees M P M Hertogh
Lees het artikel hier
Optimising personal continuity for older patients in general practice: a cluster randomised stepped wedge pragmatic trial
Lex Groot, Henk Schers , J S Burgers , Martin Smalbrugge, Annemarie A Uijen, Jeroen Hoogland, Henriëtte E van der Horst, Otto R Maarsingh
Lees het artikel hier
Authors’ response to Hughes et al. (2024)
Lihui Pu , Michel W Coppieters , Martin Smalbrugge , Cindy Jones , Joshua Byrnes , Michael Todorovic , Wendy Moyle
Lees het artikel hier
How do ageism, death anxiety and ageing anxiety among medical students and residents affect their attitude towards medical care for older patients: a systematic review
Emma J. Draper, Ariadne A. Meiboom, Nynke van Dijk, Johannes C. F. Ket, Rashmi A. Kusurkar &
Martin Smalbrugge
Lees het artikel hier
Feasibility of a Novel Geriatric Rehabilitation Program for People With COPD-induced Malnutrition and Muscle Wasting: A Qualitative Study
Marieke Geerars-van der Veen, Judith Ballemans, Anna M. Bongers, Anouk van Loon en Ewout B. Smit
Lees het artikel hier
Veranderende wensen bij dementie
Roos Nieuwboer, Fiore Schuthof
Lees het artikel hier.
Parkinsonherstelzorg in verpleeghuizen: een nationale online inventarisatie
Jeannine Jaski, Kim van Kan, Aafke de Groot, Danny Hommel
Lees het artikel hier.
‘Half a Marathon a Day: Excessive Walking in People With Dementia Living in Long-Term Care Facilities’
Mark M.T.J. Broekman, Ilse van den Biggelaar, Lieke S. de Vijlder, Caroline Lodema, Yvonne van der Vegte, Wim G. Groen, Eefje M. Sizoo
Lees het artikel hier.
‘Urinestick toont géén urineweginfectie aan’
Laura van Buul
Lees het artikel hier
A case vignette study to refine the target group of an intermediate care model: the Acute Geriatric Community Hospital
Eline D. Kroeze, Aafke J. De Groot, Susanne M. Smorenburg, Janet L. Mac Neil Vroomen, Anneke J.A.H. van Vught, Bianca M. Buurman
Lees het artikel hier.
Associations between facial expressions and observational pain in residents with dementia and chronic pain
Lihui Pu, Michel W. Coppieters, Martin Smalbrugge, Cindy Jones, Joshua Byrnes, Michael Todorovic, Wendy Moyle
Lees het artikel hier
Medicatiefouten door werkdruk
Silvia Kok, Ilse Geraedts, Marjon van Rijn, Marike de Boer
Lees het artikel hier
External validation of six COVID-19 prognostic models for predicting mortality risk in older populations in a hospital, primary care, and nursing home setting
Zahra A, van Smeden M, Abbink EJ, van den Berg JM, Blom MT, van den Dries CJ, Gussekloo J, Wouters F, Joling KJ, Melis R, Mooijaart SP, Peters JB, Polinder-Bos HA, van Raaij BFM, Appelman B, la Roi-Teeuw HM, Moons KGM, Luijken K; COOP Consortium
Lees het artikel hier
Het diagnostisch proces bij chorea: het belang van heroverwegen en de familieanamnese
J.J. Luykx, E. van Duijn, B. Geerdinck, E. Burgers, H.P.H. Kremer, R. Veenhuizen
Lees het artikel hier
Proactieve zorgplanning bij kwetsbare ouderen
Patricia Jepma, Roel Eijk, Annigje Bos, Noor Toet, Corine Latour en Marjon van Rijn
Lees het artikel op deze website: TvZ Kennistoets: Proactieve zorgverlening bij kwetsbare ouderen – TvZ (tvznext.nl)
Experiences of Ambulatory Patients With Huntington’s Disease With Case Management: A Qualitative Study
Cindy Kruijthof, Marike E de Boer, Anouk M van Loon, Jonieke Bredewold , Loes van Dusseldorp
Lees het artikel hier
A Process Evaluation of an Antibiotic Stewardship Intervention for Urinary Tract Infections in Nursing Homes
Jeanine J S Rutten, Martin Smalbrugge, Laura W van Buul, Jorna van Eijk, Suzanne E Geerlings, Stephanie Natsch, Philip D Sloane, Johannes C van der Wouden , Cees M P M Hertogh , Debby L Gerritsen
Lees het artikel hier
2023
Focusing on Provider Quality Measurement: Continued Consensus and Feasibility Testing of Practice-Based Quality Measures for Primary Care Providers in Long-Term Care
Darly Dash, Andrea Moser, Sid Feldman, Debra Saliba, Innokentiy Bakaev, Martin Smalbrugge, Benoît Robert, Jurgis Karuza, George Heckman, Paul R Katz, Andrew P Costa
Lees het artikel hier
Evidence based medicine in de ouderengeneeskundige praktijk en opleiding
Eefje Sizoo, Sandra Boersma, Willem Drenthen, Maaike Scheffers-Barnhoorn, Daisy Janssen
Lees het artikel hier
Leren in het verpleeghuis met spiegelinformatie
Patricia Jepma, Fenne Wouters, Gary Yeung, Nienke Fleuren, Sytse Zuidema, Cees Hertogh, Martin Smalbrugge, Karlijn Joling
Lees het artikel hier
Crisisopnames op psychogeriatrische afdelingen
Nienke Buitenhuis, Judith Morrenhof, Hannah Nuninga, Rosanne Berkhof, Eefje Sizoo
Lees het artikel hier
Vascular cognitive impairment: When memory loss is not the biggest challenge
Sara AJ van de Schraaf, Merel F Smit, Majon Muller, Cees MPM Hertogh, Hanneke FM Rhodius-Meester, Eefje M Sizoo
Lees het artikel hier.
A Process Evaluation of an Antibiotic Stewardship Intervention for Urinary Tract Infections in Nursing Homes
Jeanine J.S. Rutten MD, Martin Smalbrugge MD, PhD, Laura W. van Buul PhD, Jorna van Eijk RN, MSc, Suzanne E. Geerlings MD, PhD, Stephanie Natsch PharmD, PhD, Philip D. Sloane MD, MPH , Johannes C. van der Wouden PhD, Cees M.P.M. Hertogh MD, PhD, Debby L. Gerritsen PhD
Lees het artikel hier.
De zin en onzin van het sticken van urine
Kelly Paap, Jeanine Rutten, Laura van Buul
Lees het artikel hier
The Role of Nursing Staff Regarding Goal Setting and Achieving in Geriatric Rehabilitation
A Focus Group Study
Vaalburg, Anne Marie MSc, PhD; Wattel, Elizabeth M. MSc; Boersma, Petra PhD; Hertogh, Cees M. P. M. PhD, MD; Gobbens, Robbert J. J. PhD, MScN, FEANS
Lees het artikel hier.
Advance Care Planning in Huntington Disease: The Elderly Care Physician’s Perspective
Marina R. Ekkel, Marja F.I.A. Depla PhD, Zahra Sakhizadah, Els M.L. Verschuur PhD, Ruth B. Veenhuizen MD, PhD, Bregje D. Onwuteaka-Philipsen PhD, Cees M.P.M. Hertogh MD, PhD
Lees het artikel hier.
Observation of urinary tract infection signs and symptoms in nursing home residents with impaired awareness or ability to communicate signs and symptoms: The development of supportive tools
Jorna van Eijk RN MSc, Jeanine J. S. Rutten MD, Cees M. P. M. Hertogh MD PhD, Martin Smalbrugge MD PhD, Laura W. van Buul PhD
Lees het artikel hier.
Association of Vulnerability Screening on Hospital Admission with Discharge to Rehabilitation-Oriented Care after Acute Hospital Stay
Aafke J. de Groot, Elizabeth M. Wattel, Romke van Balen, Cees M.P.M. Hertogh, Johannes C. van der Wouden
Lees het artikel hier
More older adults died at their preferred place after implementation of a transmural care pathway for older adults at the end of life: a before-after study
Iris van Doorne, Marike A. de Meij, Juliette L. Parlevliet, Vera M. W. van Schie, Dick L. Willems, Bianca M. Buurman & Marjon van Rijn
Lees het artikel hier.
Development of a practical guideline for person centred goal setting in geriatric rehabilitation: a participatory action research
Elizabeth M. Wattel, Aafke J. de Groot, Sacha Deetman-van der Breggen, Robin Bonthuis,
Niels Jongejan, Marina M. R. Tol-Schilder, Johannes C. van der Wouden & Robbert Gobbens
Lees het artikel hier.
Exercise testing and training in frail older adults with an orthopedic impairment participating in a geriatric rehabilitation program: an international Delphi study
Wim G. Groen, Elizabeth M. Wattel, Aafke J. de Groot, Franka J. M. Meiland, Cees M. P. M. Hertogh & Karin H. L. Gerrits
Lees het artikel hier.
Nursing home residents with Huntington’s disease: Heterogeneity in characteristics and functioning
Marina R. Ekkel, Ruth B. Veenhuizen, Anouk M. van Loon, Marja F.I.A. Depla, Els M.L. Verschuur, Bregje D. Onwuteaka-Philipsen, Cees M.P.M. Hertogh
Lees het artikel hier.
Het omgaan met verzoeken tot euthanasie bij wilsonbekwame patiënten met dementie
Coers D.O., Boer M.E. de, Sizoo E.M., Smalbrugge M., Leget C. J.W., Hertogh C.M.P.M.
Lees het artikel hier.
Observation of urinary tract infection signs and symptoms in nursing home residents with impaired awareness or ability to communicate signs and symptoms: The development of supportive tools
Jorna van Eijk RN MSc, Jeanine J. S. Rutten MD, Cees M. P. M. Hertogh MD PhD, Martin Smalbrugge MD PhD, Laura W. van Buul PhD
Lees het artikel hier.
Supporting older patients in working on rehabilitation goals: A scoping review of nursing interventions
Anne Marie Vaalburg MSc, Petra Boersma PhD, Elizabeth M. Wattel MSc, Johannes C. F. Ket Medical Information Specialist, Cees M. P. M. Hertogh PhD, Robbert J. J. Gobbens PhD
Lees het artikel hier.
Minder antibiotica bij urineweginfectie na interventie
Esther Hartman o.a.
Lees het artikel hier.
Impaired Awareness in People with Severe Alcohol-Related Cognitive Deficits Including Korskoff’s Syndrome: A Network Analysis
Hester Fidder, Ruth B. Veenhuizen, Ineke J. Gerridzen, Wessel N. van Wieringen, Martin Smalbrugge, Cees M. P. M. Hertogh, Anouk M. van Loon.
Lees het artikel hier.
Prevalences and Indications of Psychotropic Drug Prescriptions in Nursing Home Residents with Korsakoff Syndrome
Ineke J. Gerridzen, Els Doejaaren, Ruth B. Veenhuizen, Cees M. P. M. Hertogh,
Karlijn J. Joling.
Lees het artikel hier.
The quality of geriatric rehabilitation from the patients’ perspective: a scoping review
Anne L. Lubbe, Marjon van Rijn, Wim G. Groen, Sophie Hilhorst, George L. Burchell, Cees M. P. M. Hertogh, Margriet C Pol.
Lees het artikel hier.
Effect of a multifaceted antibiotic stewardship intervention to improve antibiotic prescribing for suspected urinary tract infections in frail older adults (ImpresU): pragmatic cluster randomised controlled trial in four European countries
Esther A R Hartman, Alma C van de Pol, Silje Rebekka Heltveit-Olsen, Morten Lindbæk, Sigurd Høye, Sara Sofia Lithén, Pär-Daniel Sundvall, Sofia Sundvall, Egill Snaebjörnsson Arnljots, Ronny Gunnarsson, Anna Kowalczyk, Maciek Godycki-Cwirko, Tamara N Platteel, Wim G Groen, Annelie A Monnier, Nicolaas P Zuithoff, Theo J M Verheij, Cees M P M Hertogh.
Lees het artikel hier.
What we don’t need to prove but need to do in multidisciplinary treatment and care in Huntington’s disease: a position paper
Alzbeta Mühlbӓck, Marleen van Walsem, Martha Nance, Astri Arnesen, Kirsty Page, Alexandra Fisher, Manon van Kampen, Angela Nuzzi, Roy Limpert, Hanne Ludt Fossmo, Travis Cruickshank, Ruth Veenhuizen
Lees het artikel hier.
Welke kwetsbare oudere heeft nu écht een urineweginfectie?
Jeanine J.S. Rutten, Esther A.R. Hartman, Tessa M.Z.X.K. van Horrik, Laura W. van Buul, Suzanne E. Geerlings, Cees M.P.M. Hertogh
Lees het artikel hier.
Effectiveness of transmural team-based palliative care in prevention of hospitalizations in patients at the end of life: A systematic review and meta-analysis
Isabelle Flierman, Elske Gieteling, Marjon Van Rijn, Bastiaan Van Grootven, Iris van Doorne, Faridi S. Jamaludin, Dick L Willems, Majon Muller en Bianca M. Buurman
Lees het artikel hier.
Dealing with requests for euthanasia in incompetent patients with dementia. Qualitative research revealing underexposed aspects of the societal debate.
Djura O. Coers, Marike E. de Boer, Eefje M. Sizoo, Martin Smalbrugge, Carlo J.W. Leget, Cees M.P.M. Hertogh
Lees het artikel hier.
Effectiveness of outpatient geriatric rehabilitation after inpatient geriatric rehabilitation or hospitalisation: a systematic review and meta-analysis
2022
Evaluating the feasibility, experiences, facilitators of and barriers to carers and volunteers delivering Namaste Care to people with dementia in their own home: a qualitative interview study in the UK and the Netherlands.
Haaksma ML, O’Driscoll C, Joling KJ, Achterberg WP, Francke AL, van der Steen JT, Smaling HJA.
Lees het artikel hier.
Prediction models for the prediction of unplanned hospital admissions in community-dwelling older adults: A systematic review.
Klunder JH, Panneman SL, Wallace E, de Vries R, Joling KJ, Maarsingh OR, van Hout HPJ.
Lees het artikel hier.
The Effects of the 2020 COVID-19 Lockdown on Mood, Behavior, and Social and Cognitive Functioning in Older Long-Term Care Residents.
Angevaare MJ, Joling KJ, Smalbrugge M, Hertogh CMPM, Twisk JWR, van Hout HPJ.
Lees het artikel hier.
The Association Between Possible Stressors and Mood Outcomes in Older Residents of Long-Term Care Facilities.
Angevaare MJ, van Hout HPJ, Smalbrugge M, Blankenstein AH, Hertogh CMPM, Twisk JWR, Joling KJ.
Lees het artikel hier.
Occurrence and Timing of Advance Care Planning in Persons With Dementia in General Practice: Analysis of Linked Electronic Health Records and Administrative Data.
Azizi B, Tilburgs B, van Hout HPJ, van der Heide I, Verheij RA, Achterberg WP, van der Steen JT, Joling KJ.
Lees het artikel hier.
Pijn en neurocognitieve stoornissen: stand van zaken en de weg nog te gaan
Wilco P. Achterberg, Margot W. M. de Waal, J.M.J. (Juanita) Cheuk-A-Lam – Balrak, Petra Crutzen-Braaksma, Annelore van Dalen-Kok, Paulien van Dam, Nanda C. de Knegt, Janine van Kooten, Frank Lobbezoo, Hanneke J. A. Smaling, Gregory P. Sprenger, Jenny T. van der Steen, Carolien (N.J.) de Vries, Sandra M.G. Zwakhalen, Martin Smalbrugge, Joukje M. Oosterman
Lees het artikel hier.
Patient perspectives on advance euthanasia directives in Huntington’s disease. A qualitative interview study
Marina R Ekkel , Marja F I A Depla, Els M L Verschuur , Ruth B Veenhuizen, Cees M P M Hertogh, Bregje D Onwuteaka-Philipsen
Lees het artikel hier.
Methenamine hippurate to prevent recurrent urinary tract infections in older women: protocol for a randomised, placebo-controlled trial (ImpresU)
Heltveit-Olsen SR, Sundvall PD, Gunnarsson R, Snaebjörnsson Arnljots E,
Kowalczyk A, Godycki-Cwirko M, Platteel TN, Koning HAM, Groen WG, Åhrén C, Grude
N, Verheij TJM, Hertogh CMPM, Lindbaek M, Hoye S.
Lees het artikel hier.
Challenges in the implementation and evaluation of a transmural palliative care pathway for acutely hospitalized older adults; lessons from the PalliSupport program: A qualitative process evaluation study
I van Doorne, V M W van Schie, J L Parlevliet, D L Willems, M van Rijn, B M Buurman
Lees het artikel hier
Naar een toekomstbestendige medische zorg voor ouderen met complexe multimorbiditeit door interprofessionele samenwerking: leren van ervaringen uit de langdurige zorg
Marjon van Rijn, Iris van Doorne, Maaike C.C. Bierstekers, Martin Smalbrugge
Lees het artikel hier.
COVID-19 registratie in Ysis. Belangrijke inzichten voor het zorgbeleid en besluitvorming
Karlijn Joling, Fenne Wouters, Anouk van Loon, Cees Hertogh
Lees het artikel hier.
De zoektocht naar een beweeginterventie voor ouderen op een psychogeriatrie afdeling. Resultaat van het project Careyn in Beweging – Winnaar UNO Praktijkprijs 2019
Kevin Achten, Christelle Gravier-Farce, Laurien Husmann-Jüch en Jeanette Reijersen
Lees het artikel hier.
Risk of Death in Nursing Home Residents After COVID-19 Vaccination
Fenne Wouters 1, Anouk M van Loon 2, Jeanine J S Rutten 2, Martin Smalbrugge 2, Cees M P M Hertogh 2, Karlijn J Joling 2
Lees het artikel hier.
Psychotropic drug treatment for agitated behaviour in dementia: what if the guideline prescribing recommendations are not sufficient? A qualitative study.
Margaretha T Dijk, Sarah Tabak, Cees M P M Hertogh, Rob M Kok, Rob J van Marum, Sytse U Zuidema, Eefje M Sizoo, Martin Smalbrugge.
Lees het artikel hier.
Cost-effectiveness and return-on-investment of C-reactive protein point-of-care testing in comparison with usual care to reduce antibiotic prescribing for lower respiratory tract infections in nursing homes: a cluster randomised trial
Tjarda M Boere, Mohamed El Alili, Laura W van Buul, Rogier M Hopstaken, Theo J M Verheij, Cees M P M Hertogh, Maurits W van Tulder, Judith E Bosmans
Lees het artikel hier.
Decisions on antibiotic prescribing for suspected urinary tract infections in frail older adults: a qualitative study in four European countries
Esther A R Hartman, Wim G Groen, Silje Rebekka Heltveit-Olsen, Morten Lindbæk, Sigurd Høye, Pär-Daniel Sundvall, Ingmarie Skoglund, Egill Snaebjörnsson Arnljots, Ronny Gunnarsson, Anna Kowalczyk, Maciek Godycki-Cwirko, Katarzyna Kosiek, Tamara N Platteel, Alma C van de Pol, Theo J M Verheij, Annelie A Monnier, Cees M P M Hertogh
Lees het artikel hier.
Effectiveness and characteristics of physical fitness training on aerobic fitness in vulnerable older adults: an umbrella review of systematic reviews
Dennis Visser, Lizette Wattel, Karin Gerrits, Hans van der Wouden, Franka Meiland, Aafke de Groot, Elise Jansma, Cees Hertogh, Ewout Smit
Lees het artikel hier.
Parkinson rehabilitation in nursing homes: a qualitative exploration of the experiences of patients and caregivers
Hester Fidder, Joannina J. Jaski, Eskeline Elbertse, Anouk M. van Loon, Annelie A. Monnier, Marike E. de Boer, Aafke J. de Groot
Lees het artikel hier.
The Recovery After COVID-19 in Nursing Home Residents
Inge E J van der Krogt, Eefje M Sizoo, Anouk M van Loon, Simone A Hendriks, Martin Smalbrugge
Lees het artikel hier.
The course of neuropsychiatric symptoms and psychotropic drug use in Dutch nursing home patients with dementia during the first wave of COVID-19: A longitudinal cohort study
Eefje M. Sizoo, Josi A. Thunnissen, Anouk M. van Loon, Claire L. Brederveld, Helma Timmer, Simone Hendriks, Martin Smalbrugge
Lees het artikel hier
Referral to geriatric rehabilitation: a scoping review of triage factors in acutely hospitalized older patients
Aafke J. de Groot, Elizabeth M. Wattel, Carmen S. van Dam, Romke van Balen, Johannes C. van der Wouden, Cees M. P. M. Hertogh
Lees het artikel hier.
Advance Care Planning in Dutch Nursing Homes During the first wave of the Covid-19 pandemic
Bastiaan P.H. ter Brugge, Vera A. van Atteveld, Nienke Fleuren, Margo H. Douma, Mieke B. van der Ploeg, Jelle E. Hoeksma, Martin Smalbrugge, Eefje M. Sizoo
Lees het artikel hier.
The Need to Consider Relocations WITHIN Long-Term Care
Bram de Boer PhD, Monique Caljouw PhD, Elleke Landeweer PhD, Marieke Perry PhD, Annerieke Stoop PhD, Wim Groen PhD, Jos Schols PhD, Hilde Verbeek PhD, RELOCARE Consortium
Lees het artikel hier.
Slowing: A Vascular Geriatric Syndrome?
Sara A.J. van de Schraaf MSc a b, Hanneke F.M. Rhodius-Meester MD, PhD a c, Laurien Aben PhD d, Eefje M. Sizoo MD, PhD b, Mike J.L. Peters MD, PhD a, Marijke C. Trappenburg MD, PhD a e, Cees M.P.M. Hertogh MD, PhD b, Martin Klein PhD d, Majon Muller MD, PhD a
Lees het artikel hier.
2021
An Electronic Health Record Integrated Decision Tool and Supportive Interventions to Improve Antibiotic Prescribing for Urinary Tract Infections in Nursing Homes: A Cluster Randomized Controlled Trial
Jeanine J.S. Rutten, Laura W. van Buul, Martin Smalbrugge, Suzanne E. Geerlings, Debby L. Gerritsen, Stephanie Natsch, Philip D. Sloane, Johannes C. van der Wouden, Jos W.R. Twisk, Cees M.P.M. Hertogh
Lees het artikel hier
Triage voor revalidatie na een beroerte
Pieteke van Weperen, Elske van den Akker, Aafke de Groot, Caroline van Heugten, Vincent Kwa, Gert Kwakkel, Monique Lindhout, Femke Nouwens, Esther Steultjens, Cora Treuren, Sven Schiemanck
Lees het artikel hier
Hora Est: future care; advance care planning with older people and their families in general practice
Nienke Fleuren
Lees het artikel hier
Het beloop na covid-19 bij verpleeghuisbewoners
Inge van der Krogt, Eefje Sizoo, Anouk van Loon, Martin Smalbrugge
Lees het artikel hier
ACP in verpleeghuizen tijdens de covid-19 pandemie
Bas ter Brugge, Vera van Atteveld, Nienke Fleuren, Margo Douma, Mieke van der Ploeg, Jelle Hoeksma, Martin Smalbrugge, Eefje Sizoo
Lees het artikel hier
Overlijdensrisico na covid-19 vaccinatie
Fenne Wouters, Anouk van Loon, Ineke Gerridzen, Jeanine Rutten, Martin Smalbrugge, Cees Hertogh, Karlijn Joling
Lees het artikel hier
Het effect van de sluiting in 2020 op bewoners
Milou Angevaare, Karlijn Joling, Martin Smalbrugge, Nettie Blankenstein, Cees Hertogh, Hein van Hout
Lees het artikel hier
Euthanasia in dementia underexposed aspects of the debate
Djura Coers, Marike de Boer, Eefje Sizoo, Martin Smalbrugge, Carlo Leget, Cees Hertogh
Lees het artikel hier
Psychotropic drug treatment for agitated behavior in dementia
Marlies Dijk, Sarah Tabak, Cees Hertogh, Rob Kok, Rob van Marum, Sytse Zuidema, Eefje Sizoo, Martin Smalbrugge
Lees het artikel hier
Clinical evaluation of single-swab sampling for rapid COVID-19 detection in outbreak settings in Dutch nursing homes.
Kelly C Paap, Anouk M van Loon, Fleur M Koene, Laura W van Buul, Suzanne Jurriaans, Martin Smalbrugge, Menno D de Jong, Cees MPM Hertogh
Symptom-and Prevention-based Testing of COVID-19 in Nursing Home Residents: A Retrospective Cohort Study
Kelly C Paap, Anouk M van Loon, Sarian M van Rijs, Esther Helmich, Bianca M Buurman, Martin Smalbrugge, Cees MPM Hertogh
Effect of C reactive protein point-of-care testing on antibiotic prescribing for lower respiratory tract infections in nursing home residents
Boere TM, van Buul LW, Hopstaken RM, van Tulder MW, Twisk JWMR, Verheij TJM, Hertogh CMPM.
Lees het artikel hier.
Implementation and Use of Point-of-Care C-Reactive Protein Testing in Nursing Homes.
Boere TM, Hopstaken RM, van Tulder MW, Schellevis FG, Verheij TJM, Hertogh CMPM, van Buul LW.
Lees het artikel hier.
Dementia and Parkinson’s Disease: Risk Factors for 30-Day Mortality in Nursing Home Residents with COVID-19
Rutten JJS, van Kooten J, van Loon AM, van Buul LW, Joling KJ, Smalbrugge M, Hertogh CMPM.
Lees het artikel hier.
Are presymptomatic SARS-CoV-2 infections in nursing home residents unrecognized symptomatic infections? Sequence and metadata from weekly testing in an extensive nursing home outbreak.
Van den Besselaar JH, Sikkema RS, Koene FMHPA, van Buul LW, Oude Munnink BB, Frénay I, Te Witt R, Koopmans MPG, Hertogh CMPM, Buurman BM.
Lees het artikel hier.
Vertraging bij ouderen: een vasculair geriatrische syndroom?
Sara A.J. van de Schraaf etc.
Lees het artikel hier.
Hoe ervaren aios onderwijs over intimiteit en seksualiteit in de ouderengeneeskunde?
GERION: AIOS Micky Las van Bennekom en docent Eefje Sizoo
Lees het artikel hier.
Belevingsonderzoek Dwang in de Zorg
Over het cliëntperspectief bij onvrijwillige zorg
Marike de Boer
Lees het artikel hier.
Uit de ouderengeneeskundige praktijk
Sanne Bakuwel
Lees het artikel hier.
Vijf jaar universitaire praktijk ouderengeneeskunde: gebruikers, geleverde zorg, kosten en ervaringen
Brigit Ronde, Hana M. Broulikova, Judith E. Bosmans, Franka J.M. Meiland
Lees het artikel hier.
Case managers over hun rol bij (toekomstige) euthanasiewensen van mensen met dementie
Marjolijn A. van Daalen, Eefje M. Sizoo, Simone A. Hendriks, Annelie A. Monnier, Marike de Boer, Cees M.P.M. Hertogh
Lees het artikel hier.
Weefseldonatie na overlijden in twee woonzorginstellingen, Wie kan er geven?
Lusanne den Hartigh, Nick Bentvelzen, Karolien Biesheuvel-Leliefeld, Eefje Sizoo
Lees het artikel hier.
SANO: zorg vanuit de beleving van de cliënt!
Marike de Boer, Ineke Gerridzen, Lobke Bulk
Lees het artikel hier.
Hora-est: Patient-centeredness in geriatric rehabilitation
Dennis Visser
Lees het artikel hier.
Ingezonden reactie op artikel: De behandeling van agitatie bij dementie
Martin Smalbrugge, Sytse Zuidema
Lees het artikel hier.
De behandeling van agitatie bij dementie
Vera van Atteveld, Bas ter Brugge
Lees het artikel hier.
Reopening the doors of Dutch nursing homes during the COVID-19 crisis: results of an in-depth monitoring
Raymond T. C. M. Koopmans, Hilde Verbeek, Annemiek Bielderman, Meriam M. Janssen, Anke Persoon, Ivonne Lesman-Leegte, Eefje M. Sizoo, Jan P. H. Hamers, Debby L. Gerritsen.
Lees het artikel via deze link.
Goal‐setting in geriatric rehabilitation: Can the nursing profession meet patients’ needs? A narrative review.
Anne Marie Vaalburg MSc, PhD‐student, Elizabeth Wattel MSc, Petra Boersma PhD, RN (not practicing), Cees Hertogh PhD, MD Robbert Gobbens PhD, MScN, RN (not practicing), FEANS.
Lees het artikel hier.
Gaining insight into the views of outpatients with Huntington’s disease regarding their future and the way they deal with their poor prognosis: a qualitative study
M.R. Ekkel, M.F.I.A. Depla, E.M.L. Verschuur, R.B. Veenhuizen, C.M.P.M. Hertogh en B.D. Onwuteaka-Philipsen.
Lees het artikel hier.
2020
Clinical suspicion of COVID-19 in nursing home residents: symptoms and mortality risk factors (Jamda.com)
Jeanine J.S. Rutten MD, MSc *, Anouk M. van Loon PhD, Janine van Kooten MD, PhD, Laura W. van Buul PhD, Karlijn J. Joling PhD, Martin Smalbrugge MD, PhD, Cees M.P.M. Hertogh MD.
Lees het artikel hier.
Dilemmas with restrictive visiting policies in Dutch nursing homes during the COVID-19 pandemic: a qualitative analysis of an open-ended questionnaire with elderly care physicians – journal of the American medical directors association (Jamda.com)
Eefje M. Sizoo, Annelie A. Monnier, Maryam Bloemen, Cees M.P.M. Hertogh, Martin Smalbrugge
Lees het artikel hier.
Asymptomatic cases and limited transmission of SARS-CoV-2 in residents and healthcare workers in three Dutch nursing homes
L.W. van Buul, J.H. van den Besselaar, F.M.H.P.H. Koene, B.M. Buurman, C.M.P.M. Hertogh.
Lees het artikel hier.
Underlying goals of advance care planning (ACP): a qualitative analysis of the literature
N. Fleuren, M.F.I.A. Depla, D.J.A. Janssen, M. Huisman, C.M.P.M. Hertogh. Lees het artikel hier.
Psychotropic drug prescription rates in primary care for people with dementia from recorded diagnosis onwards
K. Joling, M. ten Koppel, H. van Hout, B. Onwuteaka‐Philipsen, A. Francke, R. Verheij, J. Twisk, R. van Marum. Lees het artikel hier.
Caregivers’ perspectives on good care for nursing home residents with Korsakoff syndrome.
I. Gerridzen, C. Hertogh, K. Joling, R. Veenhuizen, E. Verschuur, T. Janssen, M. Depla. Lees het artikel hier.
Symptom based and transmission-prevention based testing in long-term care facilities: Symptomatology, clinical course and mortality for residents with COVID-19.
K.Paap, A. van Loon, S. van Rijs, E. Helmich, B. Buurman, M. Smalbrugge, C. Hertogh. Lees het artikel hier.
Is There a Relation Between Caregiver Burden and Cognitive Dysfunction in Huntington’s Disease?
M. Schumacher-Kuiper, A. M. van Loon, C. F. W. Peeters, M. R. Ekkel, C. M. P. M. Hertogh, R. B. Veenhuizen. Lees het artikel hier.
Onvervulde behoefte om met de arts te spreken over advance care planning
Nienke Fleuren, Martijn Huisman. Lees het artikel hier.
Antibiotic prescribing and non-prescribing in nursing home residents with signs and symptoms ascribed to urinary tract infection (ANNA): study protocol for a cluster randomized controlled trial.
Jeanine Rutten, Laura van Buul, Martin Smalbrugge, Suzanne Geerlings, Debby Gerritsen, Stephanie Natsch, Philip Sloane, Ruth Veenhuizen, Johannes van der Wouden & Cees Hertogh. Lees het artikel hier.
COVID-19 in verpleeghuizen. Een studie naar diagnostiek, ziektepresentatie en ziektebeloop.
Jeanine Rutten, Anouk van Loon, Karlijn Joling, Martin Smalbrugge, Laura van Buul en Cees Hertogh.
Lees het artikel hier.
Caregivers’ perspectives on good care for nursing home residents with Korsakoff syndrome.
Ineke Gerridzen, Cees Hertogh, Karlijn Joling, Ruth Veenhuizen, Els Verschuur, Tjeu Janssen, Marja Depla. Lees het artikel hier.
Dilemma’s door bezoekbeperkingen in het verpleeghuis. Welke aspecten spelen een rol om tot weloverwogen besluiten te komen?
Eefje Sizoo, Annelie Monnier, Cees Hertogh, Martin Smalbrugge. Lees het artikel hier.
Advance care planning is geen triage-instrument
Nienke Fleuren, Daisy Janssen, Cees Hertogh. Lees het artikel hier.
Time from diagnoses to institutionalization and death in people with dementia.
Karlijn J. Joling, Olin Janssen, Anneke L. Francke, Robert A. Verheij, Birgit I. Lissenberg-Witte, Pieter-Jelle Visser, Hein P.J. van Hout. Lees het artikel hier.
Antibiotic stewardship in European nursing homes: experiences from the Netherlands, Norway, Poland, and Sweden.
Van Buul LW, Monnier AA, Sundvall PD, Ulleryd P, Godycki-Cwirko M, Kowalczyk A, Lindbaek M, Hertogh CMPM.
J Am Med Dir Assoc. 2020;21(1):34-40.e1. Lees het artikel hier.
Diagnosis, Treatment, and Prevention of Urinary Tract Infections in Post-Acute and Long-Term Care Settings: A Consensus Statement from AMDA’s Infection Advisory Subcommittee.
Ashraf MS, Gaur S, Bushen OY, Chopra T, Chung P, Clifford K, Hames E, Hertogh CMPM, Krishna A, Mahajan D, Mehr DR, Nalls V, Rowe TA, Schweon SJ, Sloane PD, Trivedi KK, Van Buul LW, Jump RLP –on behalf of the Infection Advisory SubCommittee for AMDA—The Society of Post-Acute and Long-Term Care Medicine.
J Am Med Dir Assoc. 2020;21(1):12-24.e2. Lees het artikel hier.
Systematic review on barriers and facilitators of complex interventions for residents with dementia in long-term care.
Groot Kormelinck CM, Janus SIM, Smalbrugge M, Gerritsen DL, Zuidema SU.
Int Psychogeriatr. 2020 Feb 7:1-17. doi: 10.1017/S1041610220000034. [Epub ahead of print]
Lees het artikel hier.
Specific components of a complex depression care program can affect staff outcomes differently: post-hoc analyses of a stepped-wedge cluster-randomized trial in nursing homes.
Leontjevas R, Hooijschuur L, Smalbrugge M, Koopmans RTCM, Gerritsen DL.
Int Psychogeriatr. 2020 Jan 17:1-10. doi: 10.1017/S1041610219002151. [Epub ahead of print] Lees het artikel hier.
Cost-consequence analysis of an intervention for the management of neuropsychiatric symptoms in young-onset dementia: Results from the BEYOND-II study.
van Duinen-van den IJssel JCL, Bakker C, Smalbrugge M, Zwijsen SA, Adang E, Appelhof B, Zuidema SU, De Vugt ME, Verhey FRJ, Koopmans RTCM.
Int J Geriatr Psychiatry. 2020 Jan;35(1):131-137. doi: 10.1002/gps.5229. Epub 2019 Nov 7. Lees het artikel hier.
Time from diagnosis to institutionalization and death in people with dementia.
Joling KJ, Janssen O, Francke AL, et al. Alzheimer’s Dement. 2020;1–10. Lees het artikel hier.
Strategies for the implementation of palliative care education and organizational interventions in long-term care facilities: A scoping review.
Collingridge Moore D, Payne S, Van den Block L, Ling J, Froggatt K; PACE.
Palliat Med. 2020 Feb 3:269216319893635. doi: 10.1177/0269216319893635. [Epub ahead of print] Lees het artikel hier.
Underlying goals of advance care planning (ACP): a qualitative analysis of the literature
Fleuren N, Depla MFIA, Janssen DJA, Huisman M, Hertogh CMPM. Lees het artikel hier.
Using point-of-care C-reactive protein to guide antibiotic prescribing for lower respiratory tract infections in elderly nursing home residents (UPCARE): study design of a cluster randomized controlled trial.
Boere, TM, van Buul, LW, Hopstaken RM, Veenhuizen RB, van Tulder MW, Cals JWL, Verheij TJM, Hertogh CMPM. BMC Health Serv Res. 2020;20:149. Lees het artikel hier.
2019
Themagroep UNO-VUmc ontwikkelt factsheet over initiatieven rondom antibioticaresistentie in de langdurige zorg.
Van Buul LW, Beckers A, Edwards van Muijen J, Vergeer W, Hertogh C.
Tijdschrift voor Ouderengeneeskunde. 2019;4. Lees het artikel hier.
Risk factors for suicidal thoughts in informal caregivers: results from the population-based Netherlands mental health survey and incidence Study-2 (NEMESIS-2).
Joling KJ, Ten Have M, De Graaf R, O ‘Dwyer ST.
BMC Psychiatry. 2019 Oct 28;19(1):320. doi: 10.1186/s12888-019-2317-y. Lees het artikel hier.
Internet based vestibular rehabilitation with and without physiotherapy support for adults aged 50 and older with a chronic vestibular syndrome in general practice: three armed randomised controlled trial.
Van Vugt VA, Van der Wouden JC, Essery R, Yardley L, Twisk JWR, Van der Horst HE, Maarsingh OR. BMJ 2019;367:l5922. Lees het artikel hier.
Evaluating the implementation of the PACE Steps to Success Programme in long-term care facilities in seven countries according to the RE-AIM framework.
Oosterveld-Vlug M, Onwuteaka-Philipsen B, Ten Koppel M, Van Hout H, Smets T, Pivodic L, Tanghe M, Van Den Noortgate N, Hockley J, Payne S, Moore DC, Kijowska V, Szczerbińska K, Kylänen M, Leppäaho S, Mercuri C, Rossi P, Mercuri M, Gambassi G, Bassal C, de Paula EM, Engels Y, Deliens L, Van den Block L, Pasman HR; PACE trial group.
Implement Sci. 2019 Dec 19;14(1):107. doi: 10.1186/s13012-019-0953-8. Lees het artikel hier.
Evaluation of a Palliative Care Program for Nursing Homes in 7 Countries: The PACE Cluster-Randomized Clinical Trial.
Van den Block L, Honinx E, Pivodic L, Miranda R, Onwuteaka-Philipsen BD, Van Hout H, Pasman HRW, Oosterveld-Vlug M, Ten Koppel M, Piers R, Van Den Noortgate N, Engels Y, Vernooij-Dassen M, Hockley J, Froggatt K, Payne S, Szczerbinska K, Kylänen M, Gambassi G, Pautex S, Bassal C, De Buysser S, Deliens L, Smets T; PACE trial group.
JAMA Intern Med. 2019 Nov 11:1-10. doi: 10.1001/jamainternmed.2019.5349. [Epub ahead of print] Lees het artikel hier.
Agreement of Nursing Home Staff With Palliative Care Principles: A PACE Cross-sectional Study Among Nurses and Care Assistants in Five European Countries.
Honinx E, Smets T, Piers R, Deliens L, Payne S, Kylänen M, Barańska I, Pasman HRW, Gambassi G, Van den Block L; PACE; European Association for Palliative Care vzw; European Forum For Primary Care; Age Platform Europe, and Alzheimer Europe.
J Pain Symptom Manage. 2019 Nov;58(5):824-834. doi: 10.1016/j.jpainsymman.2019.06.015. Epub 2019 Jul 31. Lees het artikel hier.
The Prevalence and Persistence of Dizziness in Older European Home Care Recipients: A Prospective Cohort Study.
Stam H, van Vugt VA, Twisk JWR, Finne-Soveri H, Garms-Homolová V, Declercq A, Jónsson PV, Onder G, van der Roest HG, Van Hout H, Maarsingh OR.
J Am Med Dir Assoc. 2019 Oct 28. pii: S1525-8610(19)30666-8. doi: 10.1016/j.jamda.2019.09.008. [Epub ahead of print] Lees het artikel hier.
Wij verwelkomen regelmatig studenten die een opleiding volgen in de gezondheidszorg en affiniteit hebben met de ouderenzorg: studenten geneeskunde, AIOS ouderengeneeskunde, studenten psychologie / cognitieve neurowetenschappen, ethiek, farmacie en management, Policy Analysis and Entrepeneurship in Health &Life Sciences. Een stage is gekoppeld aan één van de themagroepen van UNO Amsterdam of aan een project binnen een van de vier onderzoekslijnen van de afdeling ouderengeneeskunde (soms valt iets onder beide).
- Onderzoekslijn Zorg in de laatste levensjaren
- Onderzoekslijn Infectieziekten
- Onderzoekslijn Leren van Data
- Onderzoekslijn Geriatrische revalidatie
Tijdens een onderzoeksstage bij UNO Amsterdam maak je binnen ons netwerk ook kennis met de praktijk van de ouderenzorg.
Informatie vind je bij: Eefje Sizoo, Specialist ouderengeneeskunde, epidemioloog en docent Gerion. e.sizoo@amsterdamumc.nl

Het onderzoek binnen deze onderzoekslijn richt zich op kwetsbare ouderen, met name op mensen met verschillende hersenaandoeningen zoals dementie, het syndroom van Korsakov, de ziekte van Huntington, en mensen met vasculaire hersenaandoeningen (zoals beroerte).
Enkele lopende onderzoeken zijn:
STRIDE: Ondersteuning en bescherming van oudere personen – UNO Amsterdam
UNO Evenementen, een plek waar iedereen – of je nu verzorgende, verpleegkundige, onderzoeker of behandelaar bent – kennis en inspiratie kan komen halen én brengen. Want kennis ontwikkeling om de ouderenzorg verder te verbeteren doen we samen.
Routine zorgdata (‘Usual care’ data)
Binnen de onderzoekslijn Leren van Data wordt (her)gebruik van zorggegevens in de ouderengeneeskunde bevorderd. UNO Amsterdam doet in dit kader wetenschappelijk onderzoek met gepseudonimiseerde gegevens die routinematig door medische behandelaren in het verpleeghuis worden vastgelegd in het elektronisch patiëntendossier (EPD) Ysis en het elektronisch voorschrijfsysteem (EVS) Medimo.
Onderzoeksvragen
De routine zorgdata worden gebruikt voor wetenschappelijk onderzoek naar de behandeling in de verpleeghuiszorg waardoor op termijn de kwaliteit van zorg in verpleeghuizen kan worden verbeterd. De exacte onderzoeksvragen worden bepaald in samenspraak met een adviespanel, waaronder specialisten ouderengeneeskunde, dat advies uitbrengt aan het onderzoeksteam van UNO Amsterdam.
Lopend en afgerond onderzoek met routine zorgdata betreft de volgende onderwerpen:
- COVID-19 onderzoek (deze pagina vindt u hier)
- Verhuizingen binnen het verpleeghuis
- Psychofarmacagebruik in het verpleeghuis
- Behandelafspraken in het verpleeghuis
- De inzet van onvrijwillige zorg in het verpleeghuis
- Verblijfsduur in het verpleeghuis
In het begin van de COVID-19 pandemie is er via elektronische patiëntendossiers (EPD’s) in de verpleeghuizen een landelijke registratie gestart door specialisten ouderengeneeskunde. UNO Amsterdam analyseert en rapporteert doorlopend de gegevens uit de COVID-19 registratie binnen het EPD Ysis, waarin inmiddels ook influenza wordt gemonitord. Met dit onderzoek kijken we onder meer naar de symptomen van COVID-19 en het ziektebeloop bij verpleeghuisbewoners. Inzicht in deze gegevens is onder andere van belang voor beleidsafwegingen. vindt u de resultaten van het onderzoek. Een overzicht van de bevindingen vindt u hier: COVID-19 registratie in Ysis (verenso.nl)
Belang van zorgvuldige registratie
Ook al lijkt COVID-19 onder verpleeghuisbewoners momenteel gepaard te gaan met een mild ziektebeeld, zorgvuldige registratie blijft belangrijk. Afnemende immuniteit kan het ziektebeloop veranderen en nieuwe varianten kunnen ons daardoor toch weer verrassen. Het is dan ook van groot belang dat we de COVID-19 registraties via Ysis op peil houden. Prof. Dr. Cees Hertogh vertelt er over in dit filmpje:
Registratie van influenza
Wat weten we van andere infectieziekten in verpleeghuizen? De paradox is dat we nu meer weten van Covid dan van bijvoorbeeld influenza. Gegevens over influenza in de verpleeghuizen ontbreken nagenoeg. Daarom is – op verzoek van het OMT- sinds het najaar van 2022 de COVID-19 registratie in Ysis uitgebreid naar influenza.
Kwaliteitsindicatoren voor het medisch handelen binnen de langdurige zorg van het verpleeghuis
Een toepassing van hergebruik van zorggegevens is om met routine zorgdata kwaliteitsindicatoren te berekenen. Een kwaliteitsindicator is een meetbaar aspect, waar bewijs of consensus bestaat voor een relatie tussen de gemeten kwaliteitsindicator en de kwaliteit van geleverde zorg. Kwaliteitsindicatoren vormen hiermee een instrument voor kwaliteitsverbetering, bijvoorbeeld bij het identificeren van mogelijke verbeterpunten, formuleren van meetbare verbeterdoelen en monitoring of doelen worden gehaald.
Voor de Nederlandse verpleeghuizen is binnen het kwaliteitskader verpleeghuiszorg een set kwaliteitsindicatoren ontwikkeld. De meeste van deze indicatoren bieden slechts een beperkt beeld van de prestaties van de medisch behandelaar, maar reflecteren meer het functioneren van het gehele zorg-behandelteam.
In Noord-Amerika is een set kwaliteitsindicatoren ontwikkeld, die specifiek de kwaliteit van de zorg van de medisch behandelaar in de langdurige zorg weergeeft. Het is onduidelijk in hoeverre deze set toepasbaar is in de Nederlandse verpleeghuissetting.
Doel
Het doel van dit onderzoek is om een set kwaliteitsindicatoren samen te stellen, die specifiek de kwaliteit van de zorg van de medisch behandelaar binnen de langdurige zorg van het verpleeghuis weerspiegelt en gebruikt kunnen worden voor kwaliteitsverbetering.
Methode
Wij gaan een Delphi studie opzetten met een panel van specialisten ouderengeneeskunde, verpleegkundig specialisten en physician assistants, die werkzaam zijn in de Nederlandse verpleeghuizen. Wij leggen dit panel in een aantal online consultatierondes de internationaal ontwikkelde kwaliteitsindicatoren voor.
Fase
De deelnemers zijn gestart met de verschillende beoordelingsrondes.
Onderzoekers en projectgroep leden
Promovendus: Gary Yeung
Projectgroep leden: Dr. Karlijn Joling, Dr. Martin Smalbrugge, Prof. Dr. Martine de Bruijne en Prof. Dr. Cees Hertogh.
In dit verdiepende onderzoek dat onder Leren van Data valt willen we inzicht krijgen in de redenen van specialisten ouderengeneeskunde om gegevens vast te leggen in het EPD. Daarnaast willen we meer weten over de wijze waarop zij dat doen en wat hen helpt om dit op een gestructureerde en gestandaardiseerde manier te doen ten behoeve van de ondersteuning van de patiëntenzorg, kwaliteitsverbetering, en kennis- en beleidsontwikkeling.
Op basis van de resultaten worden aanbevelingen gedaan voor ontwikkeling van een interventie gericht op het verbeteren van het vastleggen van gegevens in het EPD door specialisten ouderengeneeskunde.
Methode
We gaan in gesprek met specialisten ouderengeneeskunde (in opleiding) in de intramurale setting in de vorm van interviews. Deze interviews zullen één op één worden afgenomen op een locatie naar keuze en zullen maximaal een uur duren.
Contact
Wilt u deelnemen aan het onderzoek of wilt u meer informatie over het onderzoek? Neem dan contact op met promovenda Charlotte Albers via c.a.w.albers@amsterdamumc.nl.
In de peiling ‘Pijn’ wordt onderzocht hoe medisch behandelaren in verpleeghuizen pijn analyseren en behandelen. Hiervoor verschijnen gedurende de peiling enkele meerkeuzevragen in het elektronisch patiënten dossier (EPD) Ysis wanneer een medisch behandelaar iets rapporteert over pijn of pijnmedicatie. De behandelaar kan de vragen direct of op een later tijdstip invullen. De registratie is eenvoudig en kost enkele minuten per patiënt. Na zes weken vult de behandelaar een vervolgvragenlijst in over het verloop van de pijn en de pijnbehandeling. Daarnaast vullen behandelaren een vragenlijst in voor iedere patiënt die gedurende zes weken of langer een opiaat gebruikt. Dit heeft tot doel om te onderzoeken op welke manier chronische pijn geanalyseerd en geëvalueerd wordt.
Voorafgaand aan de meetperiode vindt een korte online instructie over de peiling plaats. De meetperiode duurt 5 maanden (okt-feb). Na afloop van de meetperiode krijgt de vakgroep spiegelinformatie aangeboden tijdens een spiegelgesprek op locatie. Hierin wordt teruggekoppeld hoe de vakgroep pijn behandelt en evalueert en wordt een vergelijking gemaakt met andere deelnemende vakgroepen. Naar aanleiding van de resultaten en reflectie formuleert de vakgroep passende doelen en acties om het handelen in de praktijk te verbeteren.
Meer informatie?
Wilt u meer informatie over dit onderzoek? Neem dan contact op met het onderzoeksteam: lerenvandata@amsterdamumc.nl
Dit onderzoek beoogt inzicht te krijgen in de redenen van specialisten ouderengeneeskunde om gegevens vast te leggen in het EPD, de wijze waarop zij dat doen en wat hen helpt om dit op een gestructureerde en gestandaardiseerde manier te doen ten behoeve van continuïteit van zorg, kwaliteitsverbetering, en kennis- en beleidsontwikkeling. Op basis van de resultaten worden aanbevelingen gedaan om het registreren van gegevens in het EPD door specialisten ouderengeneeskunde te verbeteren.
Methode
Er zijn interviews gehouden met specialisten ouderengeneeskunde (in opleiding) in het verpleeghuis. De resultaten zijn inmiddels gepubliceerd in onderstaande publicatie.
Publicatie
Onderzoekers en projectgroep leden
Promovendus: Charlotte Albers
Projectgroepleden: Dr. Karlijn Joling, Prof. Dr. Martin Smalbrugge, Prof. Dr. Martine de Bruijne en Prof. Dr. Cees Hertogh.
Meer informatie?
Wilt u meer informatie over dit onderzoek? Neem dan contact op met het onderzoeksteam: lerenvandata@amsterdamumc.nl
Wat is het?
Een korte video waarin we je vertellen hoe je CRP point-of-care testing (POCT) kunt inzetten om antibioticagebruik voor lage luchtweginfecties (LLWI) te verminderen.
Waarom?
Onderzoek heeft aangetoond dat de inzet van CRP POCT in verpleeghuizen leidt tot minder antibioticagebruik voor LLWI, zonder negatieve gevolgen voor patiënten. Dit vermindert antibioticagebruik, draagt bij aan betere zorg voor individuele patiënten én aan het terugdringen van antibioticaresistentie.
Voor wie is het?
Voor verpleeghuisorganisaties die (mogelijk) interesse hebben in implementatie en/of toepassing van CRP POCT bij LLWI.
Hoeveel tijd kost het?
De video duurt ongeveer 3 minuten.
Wat is er nodig?
De eerste stap is zorgen dat deze video terecht komt bij de juiste personen in de organisatie, namelijk degenen die (mogelijk) interesse hebben in implementatie en/of toepassing van CRP POCT bij LLWI. Mogelijk is er binnen de organisatie ook interesse om de video op intranet te zetten, zodat het breed beschikbaar is voor medewerkers en het op elk moment te bekijken is. Bij interesse in implementatie van CRP POCT is een vervolgstap om het Stappenplan ‘Implementatie van CRP POCT in verpleeghuizen’ te raadplegen.
Op welke evidence is het gebaseerd?
De video is ontwikkeld naar aanleiding van een onderzoeksproject: het UPCARE onderzoek. Hierin is onderzocht wat het effect is van het gebruik van CRP POCT op het voorschrijven van antibiotica bij verpleeghuisbewoners met een verdenking op LLWI. Er bleek een sterk positief effect te zijn: verpleeghuizen die CRP POCT tot hun beschikking hadden, schreven bijna 30% minder antibiotica voor in vergelijking met verpleeghuizen die géén CRP POCT gebruikten. Tegelijkertijd waren er geen negatieve gevolgen voor patiënten: er was geen verschil in herstel van de LLWI tussen patiënten in de ‘CRP POCT verpleeghuizen’ en patiënten in de verpleeghuizen zonder CRP POCT, en ziekenhuisopname en overlijden kwamen in beide groepen zeer weinig voor. Deze bevindingen hebben geleid tot de aanbeveling om CRP POCT in te zetten bij verpleeghuisbewoners met een verdenking op LLWI.
Dit kennisproduct is gerealiseerd met subsidie van ZonMw.
Geactualiseerd op 29 september 2025

Op deze poster staat alles wat je als verpleegkundige of verzorgende moet weten over het sticken van urine bij verpleeghuisbewoners. Over dit onderwerp is in de afgelopen jaren veel nieuwe kennis bij gekomen, maar deze kennis wordt in de praktijk nog lang niet altijd toegepast. Lees daarom de informatie op de poster, bespreek het met je team en hang hem op in de teamruimte.
–> Hier kun je de poster downloaden (versie verpleeghuizen)
Veelgestelde vragen over wel of niet urine sticken
Misschien roept de informatie op de poster nog vragen bij je op? Bekijk dan de Poster met veelgestelde vragen over de nieuwe inzichten rondom het sticken van urine bij verpleeghuisbewoners.
Waarom?
Tot enkele jaren geleden werd een positieve urinestick gezien als een bevestiging van de diagnose urineweginfectie (UWI) bij kwetsbare ouderen. Inmiddels weten we dat je met urineonderzoek – zoals een urinestick – niet betrouwbaar een UWI kunt aantonen. Uit onderzoek is namelijk gebleken dat veel kwetsbare ouderen bacteriën in de urine hebben zonder daar klachten van te hebben. De aanwezigheid van bacteriën in de urine – aangetoond met een urinestick – zegt dus niets over of iemand een UWI heeft.
Dit betekent dat we heel anders om moeten gaan met het sticken van urine in verpleeghuizen, en vraagt om verandering van een routine die is ‘ingebed’ in de dagelijkse praktijk. Kennisoverdracht is een belangrijke eerste stap om deze verandering ook écht in gang te kunnen zetten. Daarom hebben wij – samen met verpleegkundigen en verzorgenden – deze informatieposter ontwikkeld.
Voor wie is het?
Verpleegkundigen en verzorgenden die werken met kwetsbare ouderen (in verpleeghuizen).
Wat is er nodig? Tips?
De persoon die de posters onder de aandacht brengt binnen zijn/haar organisatie, kan zorgmedewerkers ook attenderen op de webinars over dit onderwerp. Dit is een laagdrempelige, interactieve manier waarop zorgmedewerkers informatie over de zin en onzin van urinesticken verkrijgen én in de praktijk leren brengen. Op dit moment zijn er geen webinars ingepland. Mocht je interesse hebben om voor jouw organisaties of afdeling een UNO-webinar te willen organiseren, neem dan contact op met ons en stuur een mail met je verzoek naar unoevementen@amsterdamumc.nl.
Op welke evidence is het gebaseerd?
Uit verschillende onderzoeken, uitgevoerd bij UNO Amsterdam, blijkt dat er nog steeds vaak urine wordt gestickt in situaties waarin dat niet nodig is. Voorbeelden van deze onderzoeken zijn het ANNA onderzoek en het UrineSTICKs onderzoek. In het UrineSTICKs onderzoek zijn we daarom dieper op dit onderwerp ingegaan. In focusgroep bijeenkomsten met verpleegkundigen en verzorgenden is in kaart gebracht hoe het proces van urine sticken verloopt in verpleeghuizen, én zijn we ingegaan op wat er beter kan. Dit heeft geleid tot de ontwikkeling van een concept informatieposter, en een concept factsheet met tips en handvatten voor het op de juiste manier (niet) inzetten van urinesticks. Beide producten zijn bekeken door een andere, grotere groep verpleegkundigen en verzorgenden. Via een vragenlijst onderzoek gaven zij hun mening en feedback. Dit is verwerkt in de huidige definitieve versie van de poster (en in de definitieve versie van de factsheet, die hier te vinden is).
Dit kennisproduct is gerealiseerd met subsidie van het AMR Zorgnetwerk Utrecht.
Geactualiseerd op 29 september 2025
Download hier: Factsheet Initiatieven antibioticaresistentie langdurige zorg
Wat is het?
Een factsheet van initiatieven die er zijn rondom het thema ‘antibioticaresistentie’ in Nederland. Antibioticaresistentie kan worden aangepakt door actie te ondernemen op twee gebieden: infectiepreventie en antimicrobieel stewardship (het bevorderen van verantwoord antibioticagebruik). In de factsheet wordt per gebied een overzicht gegeven van bestaande initiatieven.
Waarom?
Door zorgprofessionals in het netwerk van UNO Amsterdam werd in 2019 geconstateerd dat veel verschillende partijen ‘het veld’ benaderen met allerlei initiatieven op het gebied van antibioticaresistentie. Er was behoefte aan een overzicht van al deze initiatieven. Een dergelijk overzicht geeft een beeld van ‘wat er allemaal is’ en kan zo helpen om de juiste partijen te benaderen en bronnen te vinden bij het (door)ontwikkelen van dit thema binnen zorgorganisaties.
Voor wie is het?
Zorgprofessionals in de langdurige zorg die op zoek zijn naar meer informatie over bestaande iniatiatieven rondom het thema ‘antibioticaresistentie’.
Dit kennisproduct is in 2019 ontwikkeld door de UNO Amsterdam themagroep ‘Goede organisatie van zorg’. In 2022 is de factsheet geupdated.
Geactualiseerd op 29 september 2025
Download hier de Klinische les Infecties in het verpleeghuis 11/21
Wat is het?
Een interactieve klinische les die gebruikt kan worden om kennis over te brengen aan verpleegkundigen en verzorgenden in verpleeghuizen. De klinische les is opgebouwd uit de volgende thema’s: infecties (in het algemeen), antibiotica, antibioticaresistentie, urineweginfecties en luchtweginfecties.
De klinische les bestaat uit een presentatie met ondersteunende notities. Ook zitten er links in naar verschillende filmpjes. Om de klinische les interactief te maken zijn casuïstiek en verschillende vragen aan de aanwezigen toegevoegd.
Waarom?
Deze klinische les beoogt bij te dragen aan het verhogen van het kennisniveau over infecties, antibiotica en antibioticaresistentie in het verpleeghuis. Meer kennis over deze onderwerpen kan leiden tot meer bewustzijn over wat je als verpleegkundige of verzorgende kunt doen om infecties te voorkómen, en om bij te dragen aan het beter vaststellen en behandelen van infecties.
Voor wie is het?
De klinische les is gericht op verpleegkundigen en verzorgenden die werken met kwetsbare ouderen (in verpleeghuizen). De klinische les kan door artsen, verpleegkundigen of verzorgenden gegeven worden.
Hoeveel tijd kost het?
Het geven van de klinische les kost ongeveer één uur. Het is mogelijk om de klinische les in te korten door bepaalde onderdelen over te slaan. Het is ook mogelijk om de klinische les uit te breiden, bijvoorbeeld met lokale afspraken. Degene die de klinische les geeft heeft daarnaast ook nog voorbereidingstijd nodig, ongeveer 30 minuten tot één uur.
Wat is er nodig?
Tips voor gebruik van de klinische les:
- Wijs één persoon aan die verantwoordelijk is voor het organiseren en verzorgen van de klinische les. Deze persoon bereid de klinische les inhoudelijk voor. Indien nodig vraagt deze persoon hulp (bijvoorbeeld van het secretariaat) voor het plannen van een datum, het regelen van een geschikte ruimte en apparatuur (zoals een computer en beamer).
- Probeer de klinische les zo interactief mogelijk te geven. Hiervoor zitten al verschillende elementen in de klinische les zelf. Hiernaast zou je aanwezigen kunnen vragen naar hun ervaringen bij bepaalde onderdelen uit de klinische les.
- Bespreek na afloop van de klinische les met elkaar hoe een ieder de klinische les ervaren heeft. Zal de klinische les invloed hebben op het handelen? Roept de klinische les nog vragen op? Is het wenselijk dat er naar aanleiding van de klinische les afspraken worden gemaakt? Welke acties zijn daarvoor nodig en wie voert deze uit?
- Denk na over hoe de kennis uit de klinische les geborgd kan worden. Hierbij kun je denken aan het na enige tijd herhalen van de klinische les voor medewerkers die deze eerder hebben bijgewoond, en aan het aanbieden van de klinische les aan nieuwe medewerkers.
- Als niet alle gewenste personen aanwezig kunnen zijn bij de klinische les, kan degene die de klinische les geeft de belangrijkste boodschappen uit de klinische les op een andere manier onder de aandacht brengen van deze mensen. Bijvoorbeeld door de klinische les per mail toe te sturen en daarna nog kort mondeling toelichting te geven op de belangrijkste boodschappen.
Op welke evidence is het gebaseerd?
De klinische les is ontwikkeld in het kader van een stageproject voor leerling verzorgenden niveau 3 (uitgevoerd in schooljaar 2017-2018 en 2019-2020). In dit project kregen leerling verzorgenden de opdracht om bij hun collega’s vóór en na het geven van de klinische les een kennistoets af te nemen over het onderwerp ‘infecties’. Het doel was om na te gaan of het kennisniveau door de klinische les verhoogd werd. Dit bleek het geval te zijn: er was een sterke toename in de scores op de kennistoets (van 33% met een voldoende naar 94% met een voldoende). Meer over dit project is te lezen in dit artikel in het Tijdschrift voor Ouderengeneeskunde.
In 2021 is de klinische les geüpdatet, waarbij nieuwe inzichten uit onderzoek zijn toegevoegd.
Geactualiseerd op 29 september 2025
Je hebt vast al kennis gemaakt met de verschillende UNO Amsterdam producten die kunnen ondersteunen bij het beter vaststellen en behandelen van infectieziekten in de ouderenzorg, zoals urineweginfecties en luchtweginfecties. Kun je meer hulp of inspiratie gebruiken bij je verbeter- of implementatieproject? Dan vind je op deze pagina een aantal handvatten. Op deze pagina delen we namelijk voorbeelden, ervaringen en geleerde lessen van zorgorganisaties die al een implementatietraject uitgevoerd hebben.
- Lees de ervaringen van zorgorganisatie Solis met een verbetertraject rondom urineweginfecties.
- Lees de ervaringen van zorgorganisatie Cordaan met een implementatieproject rondom CRP point-of-care testing.
- Bekijk de succesfactoren, werkzame elementen en geleerde lessen van drie organisaties die een begeleid implementatietraject uitvoerden.
- Bekijk verschillende implementatiestrategieën gericht op passend voorschrijven van antibiotica bij urineweginfecties.
- Lees alle do’s and don’ts in de verschillende fasen van een implementatieproject rondom passend voorschrijven van antibiotica.
Geactualiseerd op 29 september 2025
Wat is het?
Een kort informatief filmpje waarin op een heldere manier, ondersteund door animaties, uitleg wordt gegeven over urineweginfecties (UWI) bij kwetsbare ouderen. Wanneer moet je als verpleegkundige of verzorgende denken aan een UWI? Hoe zit het met de urinestick? En: wanneer zijn antibiotica nodig en wanneer juist niet?
Waarom?
Dit filmpje heeft als doel om verpleegkundigen en verzorgenden kennis bij te brengen uit de Verenso richtlijn ‘Urineweginfecties bij kwetsbare ouderen’ (2018). Door het toepassen van deze kennis kunnen verpleegkundigen en verzorgenden artsen beter ondersteunen bij het vaststellen van UWI. Dit kan ervoor zorgen dat er minder onnodig antibiotica wordt voorgeschreven en zo wordt bijgedragen aan het terugdringen van antibioticaresistentie.
Voor wie is het?
Verpleegkundigen en verzorgenden die werken met kwetsbare ouderen (in verpleeghuizen).
Hoeveel tijd kost het?
Het filmpje duurt ongeveer 5 minuten.
Wat is er nodig?
Het filmpje kan individueel bekeken worden of in groepsverband, bijvoorbeeld tijdens een teamoverleg of als onderdeel van een klinische les.
Tips voor implementatie van het filmpje
- Wijs één persoon aan die het filmpje onder de aandacht brengt van de zorgteams. Inventariseer daarbij welke zorgteams behoefte hebben aan het filmpje, en in welke vorm (individueel of in groepsverband).
- Mogelijk is er binnen je organisatie ook interesse om het filmpje op intranet te zetten, zodat het breed beschikbaar is voor zorgmedewerkers en het op elk moment te bekijken is.
- Bij het bekijken van het filmpje in groepsverband: bespreek het filmpje na afloop met elkaar. Wat is de reactie op het filmpje? Herkennen de aanwezigen de casus van mevrouw Blok? Komen de adviezen uit het filmpje overeen met de huidige praktijk? Zo niet, wat is er nodig om hier verandering in te brengen? Welke acties zijn daarvoor nodig en wie voert deze uit?
- Idealiter wordt er na bepaalde tijd een evaluatie gepland van het filmpje, bijvoorbeeld door de persoon die het filmpje binnen de organisatie onder de aandacht heeft gebracht. Deze persoon kan bij de zorgteams nagaan in hoeverre het filmpje bekeken is door verpleegkundigen en verzorgenden, hoe het ervaren is, welke eventuele acties eruit zijn voortgekomen en hoe die opgevolgd zijn. Zijn er nog vervolgstappen nodig om de kennis uit het filmpje verder binnen de organisatie te verspreiden?
- Denk na over hoe de kennis uit het filmpje geborgd kan worden. Een voorbeeld is om het filmpje na enige tijd opnieuw te bekijken, en om het onderdeel te maken van een inwerkprogramma voor nieuwe zorgmedewerkers.
- Bekijk voor meer ondersteuning bij implementatie ook eens de ImplementatieWijzer.
Op welke evidence is het gebaseerd?
Een eerdere versie van het filmpje is ontwikkeld in het kader van een onderzoeksproject: het ANNA onderzoek. Het filmpje maakte binnen dit project deel uit van een pakket aan interventies gericht op de implementatie van de Verenso richtlijn ‘Urineweginfecties bij kwetsbare ouderen’. Het ANNA onderzoek betrof een randomized controlled trial (RCT) waarbij verpleeghuizen in de interventiegroep het pakket aan interventies ontvingen, en verpleeghuizen in de controlegroep niet. In verpleeghuizen in de interventiegroep werd antibiotica voor UWI in 62% van de gevallen volgens de richtlijn voorgeschreven, in de controlegroep was dat in 49% van de gevallen. Er waren daarbij geen aanwijzingen voor meer complicaties, ziekenhuisopnamen of overlijdens onder verpleeghuisbewoners met een verdenking op UWI in de interventiegroep. In totaalgebruik van antibiotica werd in de interventiegroep een sterkere afname geobserveerd in vergelijking met de controlegroep.
Omdat het filmpje onderdeel uitmaakte van een pakket aan interventies, is niet precies te zeggen wat het eventuele effect van het filmpje is op antibiotica voorschrijven volgens de richtlijn. Wel is in het onderzoek geëvalueerd hoe verpleegkundigen en verzorgenden het filmpje hebben ervaren. Deze inzichten zijn verwerkt bij de ontwikkeling van de huidige versie van het filmpje.
Dit kennisproduct is gerealiseerd met subsidie van ZonMw.
Geactualiseerd op 29 september 2025
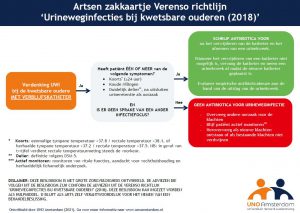
Download hier het zakkaartje voor artsen
Wat is het?
Een zakkaartje met daarop een beslishulp voor empirisch antibioticagebruik bij verdenking op urineweginfecties (UWI) bij kwetsbare ouderen, conform de Verenso richtlijn ‘Urineweginfecties bij kwetsbare ouderen’ (2018). Op de ene zijde is de beslishulp afgebeeld voor een UWI verdenking bij kwetsbare ouderen met verblijfskatheter, op de andere zijde voor kwetsbare ouderen zonder verblijfskatheter.
Waarom?
Dit zakkaartje beoogt bij te dragen aan het terugdringen van antibioticaresistentie door onnodig gebruik van antibiotica voor UWI terug te dringen. Dit wordt gedaan door het bevorderen van het goed diagnosticeren van UWI en vervolgens het op een juiste manier (niet) inzetten van antibiotica.
Voor wie is het?
Artsen die werken met kwetsbare ouderen (in verpleeghuizen).
Hoeveel tijd kost het?
Geen extra tijd: het zakkaartje kan erbij worden gepakt ten tijde van het nemen van een behandelbeslissing als er sprake is van een mogelijke verdenking op UWI.
Wat is er nodig?
Het kaartje kan digitaal gebruikt worden; in dat geval is het aan te raden om het kaartje op te slaan op een device (computer, tablet, telefoon) dat je bij de hand hebt bij het nemen van de behandelbeslissing. Het kaartje kan ook afgedrukt op (A6 formaat) gebruikt worden; in dat geval kun je het kaartje bij je dragen op een voor jou handige plek (b.v. in je jas of tas). Je kunt het kaartje zelf uitprinten of laten afdrukken bij je repro-afdeling of huisdrukker.
Tips voor implementatie van het zakkaartje
- Wijs één persoon aan die dit zakkaartje onder de aandacht brengt van het artsenteam. Inventariseer daarbij wie van de artsen behoefte heeft aan het zakkaartje, en in welke vorm. Zorg vervolgens dat een ieder het zakkaartje in de gewenste vorm ontvangt.
- Idealiter wordt na een bepaalde tijd een evaluatie van het gebruik van het zakkaartje gepland, bijvoorbeeld tijdens een artsenoverleg. Bespreek hier met elkaar hoe een ieder het zakkaartje ervaart. Heeft het invloed op het medisch handelen? Roept het nog vragen op? Is het wenselijk dat er naar aanleiding van het zakkaartje nog afspraken worden gemaakt? Welke acties zijn daarvoor nodig en wie voert deze uit?
- Denk na over hoe het zakkaartje geborgd kan worden. Een voorbeeld is om het zakkaartje onderdeel te maken van een inwerkprogramma voor nieuwe artsen.
- Bekijk voor meer ondersteuning bij implementatie ook eens de ImplementatieWijzer
Op welke evidence is het gebaseerd?
Het zakkaartje is ontwikkeld in het kader van een onderzoeksproject: het ANNA onderzoek. Het zakkaartje maakte binnen dit project deel uit van een pakket aan interventies gericht op de implementatie van de Verenso richtlijn ‘Urineweginfecties bij kwetsbare ouderen’. Het ANNA onderzoek betrof een randomized controlled trial (RCT) waarbij verpleeghuizen in de interventiegroep het pakket aan interventies ontvingen, en verpleeghuizen in de controlegroep niet. In verpleeghuizen in de interventiegroep werd antibiotica voor UWI in 62% van de gevallen volgens de richtlijn voorgeschreven, in de controlegroep was dat in 49% van de gevallen. Er waren daarbij geen aanwijzingen voor meer complicaties, ziekenhuisopnamen of overlijdens onder verpleeghuisbewoners met een verdenking op UWI in de interventiegroep. In totaalgebruik van antibiotica werd in de interventiegroep een sterkere afname geobserveerd in vergelijking met de controlegroep.
Omdat het zakkaartje onderdeel uitmaakte van een pakket aan interventies, is niet precies te zeggen wat het eventuele effect van het zakkaartje is op antibiotica voorschrijven volgens de richtlijn. Wel is in het onderzoek geëvalueerd hoe artsen het zakkaartje hebben ervaren. Op de vraag in welke mate het heeft geholpen bij het voorschrijven van antibiotica volgens de richtlijn, gaven artsen een gemiddelde score van 7,6 (op een schaal van 1-10). Op de vraag in welke mate zij het zakkaartje aanraden aan collega artsen, was de gemiddelde score 8,1.
Dit kennisproduct is gerealiseerd met subsidie van ZonMw.
Geactualiseerd op 5 januari 2026

Download hier de scholing voor artsen ‘CRP POCT bij verpleeghuisbewoners met verdenking op LLWI’
Wat is het?
Een scholing voor artsen in verpleeghuizen, gericht op het overbrengen van kennis over diagnostiek en management van lage luchtweginfecties (LLWI) bij verpleeghuisbewoners, met in het bijzonder de rol van C-reactief proteïne (CRP) point-of-care testing (POCT) daarbij. De scholing geeft handvatten en overwegingen rondom het inzetten van CRP POCT, en maakt duidelijk wanneer antibiotica nodig zijn en wanneer een afwachtend beleid beter is. De scholing is gebaseerd op de Verenso richtlijn ‘Lage luchtweginfecties bij kwetsbare ouderen’ (2018) en inzichten uit wetenschappelijk onderzoek.
De scholing bestaat uit een presentatie met ondersteunende notities, verhelderende casuïstiek en een korte kennistoets. De scholing kan individueel gebruikt worden of in een groep.
Waarom?
Deze scholing beoogt bij te dragen aan het bewuster voorschrijven van antibiotica bij LLWI door artsen en daarmee het terugdringen van antibioticaresistentie. Dit wordt gedaan door het bevorderen van het goed diagnosticeren van LLWI en het nemen van een passende behandelbelissing.
Voor wie is het?
Artsen die werken in verpleeghuizen.
Hoeveel tijd kost het?
Individueel gebruik van de scholing kost ongeveer 30 minuten.
Gebruik van de scholing tijdens een groepsbijeenkomst kost 45 minuten tot één uur. Degene die de scholing geeft tijdens deze bijeenkomst heeft daarnaast ook nog voorbereidingstijd nodig, ongeveer 30 minuten.
Wat is er nodig?
Tips voor individueel gebruik door meerdere personen (bijvoorbeeld het gehele artsenteam) binnen een organisatie:
- Wijs één persoon aan die deze scholing onder de aandacht brengt van de artsen.
- Deze persoon draagt er zorg voor dat de artsen de scholing ontvangen. De scholing kan via de mail verstuurd worden, maar het is aan te bevelen om collega’s hier ook mondeling op te attenderen.
- Deze persoon volgt ook op of de scholing uitgevoerd is. Bijvoorbeeld door dit als agendapunt/rondvraag in te brengen tijdens het artsenoverleg.
- Idealiter wordt na een bepaalde tijd een evaluatie van de scholing gepland, bijvoorbeeld tijdens een artsenoverleg. Bespreek hier met elkaar hoe een ieder de scholing ervaren heeft. Heeft de scholing invloed gehad op het medisch handelen? Roept de scholing nog vragen op? Is het wenselijk dat er naar aanleiding van de scholing nog afspraken worden gemaakt? Welke acties zijn daarvoor nodig en wie voert deze uit?
- Denk na over hoe de kennis uit de scholing geborgd kan worden. Een voorbeeld is om de scholing, en/of eventuele afspraken die daaruit zijn voortgekomen, onderdeel te maken van een inwerkprogramma voor nieuwe artsen. Tot slot is het nuttig om het onderwerp (CRP POCT bij verpleeghuisbewoners met verdenking op LLWI), en de eventuele rol van deze scholing daarin, te blijven agenderen op het artsenoverleg/FTO (bijvoorbeeld jaarlijks). Op die momenten kan vastgesteld worden of de kennis nog voldoende aanwezig is, of het wenselijk is dat de scholing wordt herhaald, of dat er andere activiteiten gewenst zijn om de kennis uit de scholing onder de aandacht te blijven houden.
Tips voor gebruik van de scholing tijdens een groepsbijeenkomst (bijvoorbeeld een artsenoverleg of FTO):
- Wijs één persoon aan die verantwoordelijk is voor het organiseren en verzorgen van de scholing. Deze persoon bereid de scholing inhoudelijk voor. Indien nodig vraagt deze persoon hulp (bijvoorbeeld van het medisch secretariaat) voor plannen van een datum, het regelen van een geschikte ruimte en apparatuur (zoals een computer en beamer).
- Als niet alle gewenste personen aanwezig kunnen zijn, kan de verantwoordelijke persoon de scholing bij zijn/haar collega’s onder de aandacht brengen zoals beschreven bij de tips voor individueel gebruik door meerdere personen.
- Probeer de scholing zo interactief mogelijk te geven. Vraag bijvoorbeeld collega’s of zij een bepaalde mening of ervaring hebben bij bepaalde onderdelen uit de scholing. Of vraag of zij casuïstiek kunnen inbrengen die aansluit bij de scholing. Tot slot kan de kennistoets als quiz worden gebruikt: wie heeft de meeste vragen goed?
- Bespreek na afloop van de scholing met elkaar hoe een ieder de scholing ervaren heeft. Zal de scholing invloed hebben op het medisch handelen? Roept de scholing nog vragen op? Is het wenselijk dat er naar aanleiding van de scholing afspraken worden gemaakt? Welke acties zijn daarvoor nodig en wie voert deze uit?
- Denk na over hoe de kennis uit de scholing geborgd kan worden. Een voorbeeld is om de scholing, en/of eventuele afspraken die daaruit zijn voortgekomen, onderdeel te maken van een inwerkprogramma voor nieuwe artsen. Tot slot is het nuttig om het onderwerp (CRP POCT bij verpleeghuisbewoners met verdenking op LLWI), en de eventuele rol van deze scholing daarin, te blijven agenderen op het artsenoverleg/FTO (bijvoorbeeld jaarlijks). Op die momenten kan vastgesteld worden of de kennis nog voldoende aanwezig is, of het wenselijk is dat de scholing wordt herhaald, of dat er andere activiteiten gewenst zijn om de kennis uit de scholing onder de aandacht te blijven houden.
Op welke evidence is het gebaseerd?
De scholing is ontwikkeld naar aanleiding van een onderzoeksproject: het UPCARE onderzoek. Hierin is onderzocht wat het effect is van het gebruik van CRP POCT op het voorschrijven van antibiotica bij verpleeghuisbewoners met een verdenking op LLWI. Er bleek een sterk positief effect te zijn: verpleeghuizen die CRP POCT tot hun beschikking hadden, schreven bijna 30% minder antibiotica voor in vergelijking met verpleeghuizen die géén CRP POCT gebruikten. Tegelijkertijd waren er geen negatieve gevolgen voor patiënten: er was geen verschil in herstel van de LLWI tussen patiënten in de ‘CRP POCT verpleeghuizen’ en patiënten in de verpleeghuizen zonder CRP POCT, en ziekenhuisopname en overlijden kwamen in beide groepen zeer weinig voor. Deze bevindingen hebben geleid tot de aanbeveling om CRP POCT in te zetten bij verpleeghuisbewoners met een verdenking op LLWI.
De scholing zoals die was ontwikkeld voor het UPCARE onderzoek (in 2018) is verder doorontwikkeld. In de vernieuwde, huidige versie (van 2021) zijn, naast informatie uit de Verenso richtlijn ‘Lage luchtweginfecties bij kwetsbare ouderen’ (2018), nieuwe inzichten verwerkt uit de literatuur en het UPCARE onderzoek.
Dit kennisproduct is gerealiseerd met subsidie van ZonMw.
Geactualiseerd op 29 september 2025

Download hier de UWI scholing voor artsen
Wat is het?
Een scholing voor artsen gericht op het overbrengen van kennis uit de Verenso richtlijn ‘Urineweginfecties (UWI) bij kwetsbare ouderen’ (2018). De scholing gaat in op diagnostiek van UWI en de rol van aanvullend onderzoek daarbij. Ook maakt de scholing duidelijk wanneer antibiotica nodig zijn en wanneer een afwachtend beleid beter is. Tot slot krijgt de arts handvatten voor hoe hierbij gecommuniceerd kan worden met verpleegkundigen, verzorgenden en (familie van) cliënten
De scholing bestaat uit een presentatie met ondersteunende notities, verhelderende casuïstiek en een korte kennistoets. De scholing kan individueel gebruikt worden of in een groep. Voor deze laatste situatie zitten ook interactieve elementen in de scholing, zoals een rollenspel.
Waarom?
Deze scholing beoogt bij te dragen aan het bewuster voorschrijven van antibiotica bij UWI door artsen en daarmee het terugdringen van antibioticaresistentie. Dit wordt gedaan door het bevorderen van het goed diagnosticeren van UWI en het nemen van een passende behandelbelissing.
Voor wie is het?
Artsen die werken met kwetsbare ouderen (in verpleeghuizen).
Hoeveel tijd kost het?
Individueel gebruik van de scholing kost ongeveer 30 minuten.
Gebruik van de scholing tijdens een groepsbijeenkomst kost 45 minuten tot één uur. Degene die de scholing geeft tijdens deze bijeenkomst heeft daarnaast ook nog voorbereidingstijd nodig, ongeveer 30 minuten.
Wat is er nodig?
Tips voor individueel gebruik door meerdere personen (bijvoorbeeld het gehele artsenteam) binnen een organisatie:
- Wijs één persoon aan die deze scholing onder de aandacht brengt van de artsen.
- Deze persoon draagt er zorg voor dat de artsen de scholing ontvangen. De scholing kan via de mail verstuurd worden, maar het is aan te bevelen om collega’s hier ook mondeling op te attenderen.
- Deze persoon volgt ook op of de scholing uitgevoerd is. Bijvoorbeeld door dit als agendapunt/rondvraag in te brengen tijdens het artsenoverleg.
- Idealiter wordt na een bepaalde tijd een evaluatie van de scholing gepland, bijvoorbeeld tijdens een artsenoverleg. Bespreek hier met elkaar hoe een ieder de scholing ervaren heeft. Heeft de scholing invloed gehad op het medisch handelen? Roept de scholing nog vragen op? Is het wenselijk dat er naar aanleiding van de scholing nog afspraken worden gemaakt? Welke acties zijn daarvoor nodig en wie voert deze uit?
- Denk na over hoe de kennis uit de scholing geborgd kan worden. Een voorbeeld is om de scholing, en/of eventuele afspraken die daaruit zijn voortgekomen, onderdeel te maken van een inwerkprogramma voor nieuwe artsen. Tot slot is het nuttig om het onderwerp (UWI bij kwetsbare ouderen), en de eventuele rol van deze scholing daarin, te blijven agenderen op het artsenoverleg/FTO (bijvoorbeeld jaarlijks). Op die momenten kan vastgesteld worden of de kennis nog voldoende aanwezig is, of het wenselijk is dat de scholing wordt herhaald, of dat er andere activiteiten gewenst zijn om de kennis uit de richtlijn onder de aandacht te blijven houden.
Tips voor gebruik van de scholing tijdens een groepsbijeenkomst (bijvoorbeeld een artsenoverleg of FTO):
- Wijs één persoon aan die verantwoordelijk is voor het organiseren en verzorgen van de scholing. Deze persoon bereid de scholing inhoudelijk voor. Indien nodig vraagt deze persoon hulp (bijvoorbeeld van het medisch secretariaat) voor plannen van een datum, het regelen van een geschikte ruimte en apparatuur (zoals een computer en beamer).
- Als niet alle gewenste personen aanwezig kunnen zijn, kan de verantwoordelijke persoon de scholing bij zijn/haar collega’s onder de aandacht brengen zoals beschreven bij de tips voor individueel gebruik door meerdere personen.
- Probeer de scholing zo interactief mogelijk te geven. Vraag bijvoorbeeld collega’s of zij een bepaalde mening of ervaring hebben bij bepaalde onderdelen uit de scholing. Of vraag of zij casuïstiek kunnen inbrengen die aansluit bij de scholing. Enthousiasmeer je collega’s ook om mee te doen met het rollenspel. Tot slot kan de kennistoets als quiz worden gebruikt: wie heeft de meeste vragen goed?
- Bespreek na afloop van de scholing met elkaar hoe een ieder de scholing ervaren heeft. Zal de scholing invloed hebben op het medisch handelen? Roept de scholing nog vragen op? Is het wenselijk dat er naar aanleiding van de scholing afspraken worden gemaakt? Welke acties zijn daarvoor nodig en wie voert deze uit?
- Denk na over hoe de kennis uit de scholing geborgd kan worden. Een voorbeeld is om de scholing, en/of eventuele afspraken die daaruit zijn voortgekomen, onderdeel te maken van een inwerkprogramma voor nieuwe artsen. Tot slot is het nuttig om het onderwerp (UWI bij kwetsbare ouderen), en de eventuele rol van deze scholing daarin, te blijven agenderen op het artsenoverleg/FTO (bijvoorbeeld jaarlijks). Op die momenten kan vastgesteld worden of de kennis nog voldoende aanwezig is, of het wenselijk is dat de scholing wordt herhaald, of dat er andere activiteiten gewenst zijn om de kennis uit de richtlijn onder de aandacht te blijven houden.
Op welke evidence is het gebaseerd?
De scholing is ontwikkeld in het kader van een onderzoeksproject: het ANNA onderzoek. De scholing maakte binnen dit project deel uit van een pakket aan interventies gericht op de implementatie van de Verenso richtlijn ‘Urineweginfecties bij kwetsbare ouderen’. Het ANNA onderzoek betrof een randomized controlled trial (RCT) waarbij verpleeghuizen in de interventiegroep het pakket aan interventies ontvingen, en verpleeghuizen in de controlegroep niet. In verpleeghuizen in de interventiegroep werd antibiotica voor UWI in 62% van de gevallen volgens de richtlijn voorgeschreven, in de controlegroep was dat in 49% van de gevallen. Er waren daarbij geen aanwijzingen voor meer complicaties, ziekenhuisopnamen of overlijdens onder verpleeghuisbewoners met een verdenking op UWI in de interventiegroep. In totaalgebruik van antibiotica werd in de interventiegroep een sterkere afname geobserveerd in vergelijking met de controlegroep.
Omdat de scholing onderdeel uitmaakte van een pakket aan interventies, is niet precies te zeggen wat het eventuele effect van deze scholing is op antibiotica voorschrijven volgens de richtlijn. Wel is in het onderzoek geëvalueerd hoe artsen de scholing hebben ervaren. Op de vraag in welke mate de scholing heeft geholpen bij het voorschrijven van antibiotica volgens de richtlijn, gaven artsen een gemiddelde score van 7,1 (op een schaal van 1-10). Op de vraag in welke mate zij de scholing aanraden aan collega artsen, was de gemiddelde score 7,5.
De scholing, zoals die was ontwikkeld voor het ANNA onderzoek (in 2019), is verder doorontwikkeld. In de vernieuwde, huidige versie (van 2021) zijn nieuwe inzichten uit de literatuur en het ANNA onderzoek verwerkt. Ook zijn hierin de aandachtspunten verwerkt die artsen uit het ANNA onderzoek hebben genoemd bij de evaluatie van de interventies.
Dit kennisproduct is gerealiseerd met subsidie van ZonMw.
Geactualiseerd op 29 september 2025

UWI patiëntenbrief géén Antibiotica – digitaal
UWI patiëntenbrief géén Antibiotica – papier
Wat is het?
Een informatiebrief die door artsen, verpleegkundigen en verzorgenden uitgereikt kan worden aan (naasten van) verpleeghuisbewoners met een verdenking op urineweginfectie (UWI), waarbij er géén antibiotica wordt gestart door de arts. Er zijn twee versies beschikbaar: één op papier en één digitale versie.
Waarom?
Het komt regelmatig voor dat antibiotica worden voorgeschreven omdat er druk of een bepaalde verwachting wordt ervaren vanuit bewoners en/of hun naasten. Er is bij hen dan vaak sprake van ontbrekende kennis over wanneer antibiotica precies nodig zijn, en wat de voor- en nadelen ervan zijn. Deze informatiebrief kan artsen, verpleegkundigen en verzorgenden ondersteunen in het uitleggen waarom antibiotica in bepaalde situaties (nog) niet nodig zijn..
Voor wie is het?
De informatiebrief is bedoeld voor bewoners en/of hun naasten, en kan uitgereikt worden door artsen, verpleegkundigen of verzorgenden.
Hoeveel tijd kost het?
Het geven van eventuele verdere toelichting of het beantwoorden van vragen over de brief kan wat tijd kosten. Het is ook mogelijk dat het uitreiken van de brief juist tijd oplevert, als de informatie nagelezen kan worden door de bewoner/naasten en de arts of zorgmedewerker daardoor minder uitleg hoeft te geven.
Wat is er nodig?
- Voor gebruik in de eigen organisatie is het advies om de brief vorm te geven volgens de eigen huisstijl, bijvoorbeeld door hem af te drukken op het briefpapier van de eigen organisatie (zie ook opmerking in de brieven zelf). Dit zorgt voor herkenbaarheid.
- Zorg dat het bestaan van de brief bij alle artsen bekend is en dat zij erop geattendeerd worden om de brief ook te gebruiken in de daarvoor geschikte situaties. Het kan daarvoor handig zijn om één persoon aan te wijzen die de brief onder de aandacht brengt van het artsenteam en die ook het gebruik ervan evalueert, bijvoorbeeld door dit te agenderen op het artsenoverleg. Hierbij kunnen vragen aan de orde komen zoals: In welke situaties had het meerwaarde om de brief te gebruiken? In welke situaties niet? Riep de brief nog vragen of reacties op bij verpleegkundigen, verzorgenden, bewoners en/of familieleden?
- Zorg dat (duidelijk is waar) de brief beschikbaar is. Weten de gebruikers waar zij de brief (digitaal of op papier) kunnen vinden als zij deze willen gebruiken? Bij de papieren versie: zijn er voldoende exemplaren op voorraad?
- Zorg dat de artsen ook verpleegkundigen en verzorgenden informeren over het bestaan van de informatiebrief en leg uit in welke situaties deze uitgereikt kunnen worden. Maak afspraken over wie de brief uitreikt en waar deze beschikbaar is. Maar ook afspraken over hoe omgegaan wordt met vragen of reacties naar aanleiding van de brief.
Op welke evidence is het gebaseerd?
Deze informatiebrief is ontwikkeld naar aanleiding van een onderzoek (het IMPACT onderzoek), waarin duidelijk werd dat artsen regelmatig onnodig antibiotica voorschrijven omdat zij druk of een bepaalde verwachting ervaren vanuit bewoners en/of hun familieleden. In een ander onderzoek, het ANNA onderzoek, is een eerdere versie van deze brief (uit 2019) onderdeel gemaakt van een pakket aan interventies gericht op de implementatie van de Verenso richtlijn ‘Urineweginfecties bij kwetsbare ouderen’. Een aantal verpleeghuizen die deelnamen aan het ANNA onderzoek ontvingen dit pakket (de interventiegroep), een aantal andere verpleeghuizen ontvingen het pakket niet (de controlegroep).
In verpleeghuizen in de interventiegroep werd antibiotica voor UWI in 62% van de gevallen volgens de richtlijn voorgeschreven, in de controlegroep was dat in 49% van de gevallen. Er waren daarbij geen aanwijzingen voor meer complicaties, ziekenhuisopnamen of overlijdens onder verpleeghuisbewoners met een verdenking op UWI in de interventiegroep. In totaalgebruik van antibiotica werd in de interventiegroep een sterkere afname geobserveerd in vergelijking met de controlegroep.
Omdat de informatiebrief onderdeel uitmaakte van een pakket aan interventies, is niet precies te zeggen wat het eventuele effect van deze informatiebrief is op antibiotica voorschrijven volgens de richtlijn. Uit het onderzoek weten we wel dat de informatiebrief slechts beperkt is gebruikt. In de evaluatie van het onderzoek – met artsen, verpleegkundigen en verzorgenden – hebben we hier verschillende verklaringen voor gevonden, die we hebben omgevormd tot de ‘tips’ bij het kopje ‘wat is er nodig?’ hierboven. Daarnaast hebben we de inhoud van de brief getoetst vanuit het perspectief van de bewoner en aangepast in samenwerking met de cliëntenraad van één van de deelnemende organisaties.
Dit kennisproduct is gerealiseerd met subsidie van ZonMw.
Geactualiseerd op 29 september 2025

Download hier het Stappenplan Implementatie van CRP POCT in verpleeghuizen.
Download de Engelse versie hier: Stappenplan CRP POCT implementatie_ENG.
Wat is het?
Een stappenplan dat ondersteunt bij de implementatie van C-reactief proteïne (CRP) point-of-care testing (POCT) voor lage luchtweginfecties (LLWI) in verpleeghuizen. Het neemt de gebruiker stap voor stap mee door de volgende drie fasen van het implementatieproces: voorbereiding, implementatie en blijvend gebruik.
Waarom?
Onderzoek heeft aangetoond dat de inzet van CRP POCT in verpleeghuizen leidt tot minder antibioticagebruik voor LLWI, zonder negatieve gevolgen voor patiënten. Dit vermindert antibioticagebruik, draagt bij aan betere zorg voor individuele patiënten én aan het terugdringen van antibioticaresistentie.
Voor wie is het?
Voor verpleeghuisorganisaties die:
- Interesse hebben in het implementeren van CRP POCT
- Van plan zijn om CRP POCT te gaan implementeren
- CRP POCT al hebben aangeschaft, maar waar het gebruik ervan (nog) niet van de grond komt
- CRP POCT hebben geïmplementeerd, maar de implementatie en borging verder willen verbeteren
Disciplines binnen de verpleeghuisorganisatie voor wie het stappenplan relevant is, zijn managers, artsen en verpleegkundigen.
Hoeveel tijd kost het?
Een exacte tijdsinvestering is moeilijk aan te geven, omdat de snelheid van het implementatieproces afhangt van verschillende factoren (b.v. de mogelijkheden tot samenwerking met een diagnostisch centrum / laboratorium) en daardoor per organisatie zal verschillen. Het is aan te raden in ieder geval voldoende de tijd te nemen voor de voorbereidingsfase en niet te snel aan de slag te willen gaan met de daadwerkelijke implementatie. Afhankelijk van de verschillende mogelijkheden, is de inschatting dat CRP POCT geïmplementeerd kan zijn binnen enkele maanden tot één jaar.
Wat is er nodig?
De eerste stap is zorgen dat dit stappenplan terecht komt bij de juiste personen in de organisatie. Dit betreft in ieder geval de artsengroep: het is van belang dat er bij hen interesse en behoefte bestaat voor de inzet van CRP POCT bij LLWI. Het is ook van belang om een manager te betrekken die beoordeelt of de timing geschikt is om CRP POCT te implementeren (zijn er bijvoorbeeld geen organisatorische ontwikkelingen die de implementatie kunnen belemmeren of vertragen?).
Is het antwoord op beide punten positief? Dan kun je aan de slag! Alles wat er nodig is om CRP POCT in je organisatie te implementeren, is beschreven in het stappenplan zelf. Het stappenplan kan uitgeprint worden (dit kan handig zijn om de verschillende stappen ‘af te vinken’) of digitaal geraadpleegd worden.
Op welke evidence is het gebaseerd?
Het stappenplan is ontwikkeld naar aanleiding van een onderzoeksproject: het UPCARE onderzoek. Hierin is onderzocht wat het effect is van het gebruik van CRP POCT op het voorschrijven van antibiotica bij verpleeghuisbewoners met een verdenking op LLWI. Er bleek een sterk positief effect te zijn: verpleeghuizen die CRP POCT tot hun beschikking hadden, schreven bijna 30% minder antibiotica voor in vergelijking met verpleeghuizen die géén CRP POCT gebruikten. Tegelijkertijd waren er geen negatieve gevolgen voor patiënten: er was geen verschil in herstel van de LLWI tussen patiënten in de ‘CRP POCT verpleeghuizen’ en patiënten in de verpleeghuizen zonder CRP POCT, en ziekenhuisopname en overlijden kwamen in beide groepen zeer weinig voor. Deze bevindingen hebben geleid tot de aanbeveling om CRP POCT in te zetten bij verpleeghuisbewoners met een verdenking op LLWI.
Binnen het onderzoeksproject is ook gekeken naar bevorderende en belemmerende factoren voor implementatie en gebruik van CRP POCT in verpleeghuizen. Deze inzichten zijn verwerkt in het stappenplan, evenals wetenschap- en praktijkinzichten van een betrokken POCT-specialist en aanbevelingen uit de NHG-richtlijn ‘Point-of-care testing in de huisartsenzorg’ (2015).
Dit kennisproduct is gerealiseerd met subsidie van ZonMw.
Geactualiseerd op 29 september 2025